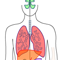
Ziektebeeld
Omdat het taaie slijm niet kan worden opgehoest hoopt het zich op in de longen. Zo ontstaan broeinesten voor bacteriën, die weer zorgen voor chronische ontstekingen. Je lichaam reageert hierop door witte bloedlichaampjes te sturen om de bacteriën op te ruimen.
KNO en CF
Een chronische rhinosinusitis (chronische ontsteking van het slijmvlies van de neus en neusbijholten) en polyposis nasi (neuspoliepen) komen vaker voor bij CF dan wordt gedacht. Het onderkennen van chronische rhinosinusitis (CRS) of polyposis nasi (NP) is wel belangrijk vanwege de invloed op de kwaliteit van leven.KNO en complicaties
Welke klachten horen bij CRS/NP?
Ontsteking van het slijmvlies in de neus en bijholten kan leiden tot neusverstopping, een loopneus (zowel achter in de keel als voor uit de neus), reukverlies, of hoofd- en aangezichtspijn. De stem kan veranderen, de slaap kan minder goed zijn en je kunt je ziek voelen.Opvallend genoeg worden de hierboven genoemde klachten niet snel spontaan genoemd. Mogelijk dat dát komt omdat de klachten op het gebied van longen en darmen als veel hinderlijker worden ervaren of doordat CF-patiënten al zo gewend zijn aan de klachten dat ze niet meer opvallen. Maar wordt er gericht naar gevraagd dan blijkt ruim 50% van de patiënten klachten te hebben die wijzen op een chronische rhinosinusitis.
Wat zijn de bevindingen bij het onderzoek?
Bij onderzoek vindt de KNO-arts dan bijvoorbeeld pus, poliepen, zwelling van de slijmvliezen en een blokkade van het middelste neusganggebied. Op een CT-scan van de neusbijholten zijn afwijkingen die passen bij CRS vaak goed te zien, vooral in het gebied van de kaakholte (sinus maxillaris), zeefbeenholte (sinus ethmoidalis) en middelste neusgang, waarop onder andere de beide neusbijholten draineren. Maak je een CT-scan dan blijkt dat bij 90 tot 100% van de patiënten sprake is van afwijkingen passende in het beeld van CRS.Waardoor wordt CRS/NP veroorzaakt?
Omdat er als een gevolg van CF sprake is van een verminderde opruiming van het slijm door de trilharen van het osteomeatale complex, hoopt zich daar slijm op. Zo wordt eigenlijk een vicieuze cirkel in gang gezet, waardoor er vuil, pus en slijm blijft staan, de beluchting van de holtes verminderd is en het osteomeatale complex wordt afgesloten. Door de aanhoudende ontstekingen wordt het slijmvlies daar steeds dikker en vervormt het dusdanig dat er ook nog eens poliepen kunnen ontstaan. Soms kan het omliggende bot gaan ontsteken.Overigens ontstaan neuspoliepen bij CF meestal niet voor het 5e levensjaar. Tussen het 5e en 20ste levensjaar neemt het aantal patiënten met neuspoliepen geleidelijk aan toe om vervolgens weer af te nemen. Neuspoliepen worden bij 6-60% van de patiënten met CF gezien. Dit wisselende percentage hangt samen met de nauwkeurigheid van het KNO-onderzoek. Er is geen duidelijke relatie met een bepaald genotype.
Hoe wordt CRS/NP behandeld?
De behandeling van neuspoliepen is vooral met corticosteroïden die in spray of druppelvorm in de neus worden ingebracht. Daar moet je wel enkele maanden mee doorgaan om effect te krijgen. De chronische rhinosinusitis zonder poliepen wordt vooral behandeld met spoelingen met hoog geconcentreerde zoutoplossingen en antibiotica die in hoge doseringen en langdurig (meer dan 2 weken) moeten worden ingenomen. Het soort antibioticum wordt bij voorkeur gekozen op basis van een neuskweek en resistentiepatroon. Natuurlijk wordt gekeken of er al antibiotica worden gegeven voor andere problemen om tot een goede aanvulling te komen.Als de conservatieve behandeling met nasale corticosteroïden, neusspoelingen en antibiotica niet voldoende helpt, is chirurgisch ingrijpen soms onvermijdelijk.
Primaire chirurgische behandeling geschiedt door middel van optieken en instrumenten via de neusholte. Poliepen en ziek slijmvlies worden weggenomen en de bestaande toegangen naar de bijholten worden verruimd op een zo behoudend mogelijke wijze. Het doel van chirurgie is het verbeteren van de drainage van slijm en vuil uit de bijholtes en het beter beluchten van die holtes. Bovendien kan de locale behandeling met corticosteroïden of spoelingen weer gemakkelijker worden. Omdat opereren geen invloed heeft op het onderliggende probleem van CF (het slijmvliestransport), ziet men bij tot 50% van de patiënten toch weer een terugkeer van de klachten. Bij een klein gedeelte van de patiënten met hevige klachten kan uiteindelijk radicale neusbijholtenchirurgie noodzakelijk zijn.
Longen
Omdat het taaie slijm niet kan worden opgehoest hoopt het zich op in de longen. Zo ontstaan broeinesten voor bacteriën, die weer zorgen voor chronische ontstekingen. Je lichaam reageert hierop door witte bloedlichaampjes te sturen om de bacteriën op te ruimen. Maar dat lukt niet of nauwelijks, want de bacteriën zitten veilig in het slijm, buiten het bereik van de witte bloedlichaampjes. De chronische ontstekingsreacties beschadigen uiteindelijk de longwanden waardoor het longweefsel stuk gaat. Ook zorgt het taaie slijm en pus ervoor dat de kleine longblaasjes verstopt raken waardoor de lucht er steeds moeilijker uit kan ontsnappen. Zo rekken de longblaasjes steeds meer uit. De wand verslapt en kan uiteindelijk stuk gaan. Dan vormen zich zogenaamde bullae, dat zijn samengevoegde overrekte longblaasjes. Dit alles kan leiden tot benauwdheid doordat de long zijn werk niet goed meer kan doen, namelijk ademhalen. Je hebt dan een verminderde longfunctie. De meest voorkomende klachten zijn veel hoesten, koorts (ontsteking), benauwdheid en vermoeidheid.Longen en complicaties
Longexacerbatie
Je spreekt van longexacerbatie als je lichamelijke conditie en je longconditie verslechteren door een opvlammende ontsteking. Dat kan een virale infectie (bijvoorbeeld uit je bovenste luchtwegen) of een bacteriële infectie zijn. Je kunt last hebben van de volgende klachten: een grotere slijmproductie en dus een toename van het hoesten, benauwdheid of een versnelde ademhaling, hoorbare afwijkingen aan de longen, een afnemende longfunctie, koorts, je niet lekker voelen en een verminderde eetlust, al dan niet gepaard gaand met afvallen. De behandeling bestaat uit een hoge dosis antibiotica, na afname van een sputumkweek.Chronische infecties
Na verloop van tijd krijgen bijna alle CF-patiënten last van chronische infecties. Dit betekent dat een bacterie niet meer weggaat uit je longen. Dat noem je ook wel kolonisatie. Je moet dan voortdurend antibiotica slikken of vernevelen.Vicieuze cirkel
Door de vele infecties gaan je longen steeds meer achteruit. Je kunt dan last krijgen van uitgezette luchtwegen met een verdikte wand. Dit heet bronchiectasieën. Hierin ontstaan ophopingen van slijm met daarin bacteriën, die weer zorgen voor nieuwe infecties. Bronchiectasieën worden dus veroorzaakt door infecties die op hun beurt weer tot nieuwe infecties leiden. Je belandt dan in een vicieuze cirkel.Klaplong
Door ontstekingen, slijm- en pusophopingen raakt het longweefsel beschadigd en er kunnen bullae of cystes ontstaan. Deze kunnen scheuren waardoor er lucht aan de verkeerde kant van de long in de borstholte terechtkomt. Hierdoor wordt een deel van de long (groot of klein) dichtgedrukt en dat klapt dicht. Met dit deel kun je dan niet meer ademen en dat kan zorgen voor benauwdheid. Pijn op de borst of toename van hoesten kunnen ook tekenen zijn van een klaplong. Bij een klaplong moet je naar het ziekenhuis. Afhankelijk van de hoeveelheid lucht en de plek in de borstholte, wordt er wel of niet ingegrepen. Soms wordt er afgewacht of het gaatje spontaan geneest en de long weer openklapt. Soms moet de lucht met een slangetje uit de borstholte worden weggezogen om de long weer te laten ontplooien. Al dan niet gevolgd door het dichtplakken van het gaatje in de wand. Soms moet het gaatje chirurgisch worden gesloten.Kruisbesmetting
Als je CF hebt kan het fijn zijn als iemand je af en toe een hart onder de riem steekt. De een zoekt steun bij vrienden of familie en wil liever niet omgaan met andere CF-ers. De ander vindt het juist fijn om af en toe met een lotgenoot te praten. Iemand die begrijpt hoe je je voelt en hoe moe je soms kunt zijn. Voor deze laatste groep is er helaas slecht nieuws: sinds eind 2004 weten we dat CF-ers elkaar beter niet kunnen opzoeken. Ze kunnen elkaar over en weer besmetten met Pseudomonas aeruginosa, een bacterie die je levensduur kan verkorten.Gevaarlijke stam
De Pseudomonas aeruginosa komt overal in de natuur voor. De bacterie is vooral schadelijk voor CF-patiënten. Gezonde mensen kunnen de Pseudomonas bij zich dragen zonder ziek te worden. Zij kunnen de bacterie wel overdragen aan iemand met CF. Maar het grootste gevaar ontstaat door onderlinge kruisbesmetting tussen patiënten met Cystic Fibrosis! Er ontstaat een gevaarlijke stam als CF-patiënten hem aan elkaar doorgeven. De nieuwe gastheer of -vrouw wordt niet alleen sneller ziek maar de infectie is ook moeilijker te bestrijden. Dat komt doordat de bacterie al eens in contact is geweest met antibiotica en zich heeft gewapend. Hij heeft zich aangepast ofwel de bacterie is resistent geworden. Daarbij maakt de pseudomonas bacterie een speciaal laagje, een zogenaamde biofilm, waarin hij zich hult zodat hij beschermd is tegen invloeden van buitenaf. Zoals antibiotica en je eigen afweercellen. Hierdoor is het erg moeilijk om de bacterie uit te roeien als je hem eenmaal bij je draagt.Burkholderia cepacia (Burkholderia: vroeger bekend onder de naam pseudomonas) is een bacterie met vergelijkbare eigenschappen als de pseudomonas aeruginosa. De bacterie is verantwoordelijk voor minder dan 5% van de longinfecties bij CF-patienten, het komt dus in Nederland gelukkig niet vaak voor. Ook deze bacterie kont om ons heen voor, er zijn meerdere stammen en slechts enkele zijn in staat ons ziek te maken. De bacterie is resistent voor veel antibiotica en heeft een opmerkelijk snel aanpassingsvermogen waardoor hij zich kan beschermen tegen omgevingsfactoren. B. cepacia zit het liefst in een aangedane long, zoals die van een CF patiënt, of bij patiënten met een verzwakte afweer. Een B. cepacia-infectie kan bij CF-patiënten grofweg op drie manieren verlopen. Eén deel van de geïnfecteerde patiënten merkt nauwelijks veranderingen. Een ander deel heeft last van een sluimerende infectie met achteruitgang van de longfunctie. En dan is er nog een deel dat het gevreesde ‘cepacia-syndroom’ ontwikkelt. Een ernstige achteruitgang van de longfunctie, veroorzaakt door een zeer ernstige longontsteking met afstervend longweefsel, gepaard gaande met verspreiding van de bacterie in de bloedbaan (bloedvergiftiging). Dit is een levensgevaarlijke situatie.
Isolatiebeleid
Deze feiten hebben ertoe geleid dat in een aantal Europese landen, de Verenigde Staten en Australië niet langer bijeenkomsten worden georganiseerd waar mensen met CF elkaar kunnen ontmoeten. Daarom heeft de Nederlandse Cystic Fibrosis Stichting (NCFS) besloten tot een isolatiebeleid. Sinds enige tijd worden er geen bijeenkomsten voor patiënten meer georganiseerd. Niet alleen de FOK (Fibrosekinderen Op Kamp) kampen gaan niet meer door, maar ook andere evenementen als de Landelijke Ontmoetingsdag. Voor veel mensen en zeker voor jongeren is dat een groot gemis. Sommigen leggen het advies naast zich neer en blijven elkaar toch ontmoeten. Anderen nemen het wel ter harte en zoeken contact met elkaar via internet, MSN en chatboxen. Maar die echte arm om hun schouder, die zullen ze helaas moeten missen.Lever en gal
De lever produceert gal. Gal wordt opgeslagen in de galblaas en komt via afvoerende buizen door de lever in de darmen terecht. Gal zorgt ervoor dat vetten in het voedsel worden verteerd en in de darm kunnen worden opgenomen. Met de gal kunnen ook allerlei schadelijke stoffen het lichaam verlaten. Bij CF kunnen er door een gestoorde uitscheiding van zouten en water galpluggen ontstaan, doordat de gal dikker en taaier is dan normaal. Hierdoor ontstaan verstoppingen in de lever waardoor gal niet goed aan de darm kan worden afgegeven.Lever en gal en complicaties
Leverfibrose en cirrose
Patiënten met CF hebben regelmatig (20-25%) problemen met de lever. Wat het meest voorkomt is de voortschrijdende beschadiging door verlittekening van de lever, ook wel leverfibrose genoemd. Dit wordt veroorzaakt door gal-obstructie. Bij het ontstaan van leverafwijkingen lijken meerdere factoren een rol te spelen, maar geheel duidelijk is het nog niet. De galpluggen, maar ook eigen afweerreacties in de vorm van ontstekingen, lijken een rol te spelen. Uiteindelijk vormt zich littekenweefsel waardoor de lever beschadigd raakt en minder goed kan gaan functioneren.Het is een sluipend proces en het kan lang duren voordat bijvoorbeeld uit bloedonderzoek blijkt dat de lever minder goed functioneert. En vaak is de (soms ernstige) schade dan al ontstaan. Een eindstadium van leverfibrose is cirrose. Dan is het leverweefsel blijvend verlittekend en kan verschrompelen en verdwijnen.
Een niet goed functionerende lever kan ernstige gevolgen hebben. Zo hopen zich stoffen op die eigenlijk afgebroken zouden moeten worden (bijvoorbeeld bilirubine; bij een te hoog bilirubinegehalte ontstaat er een gele huidskleur) en kan er een ernstige vertraging van de groei ontstaan.
Een ernstige complicatie van leverfibrose of cirrose is de verhoogde bloeddruk in de poortader (groot vat dat van de darmen naar de lever stroomt) waardoor het bloed een alternatieve route zoekt om door te stromen. Hierdoor worden omliggende organen, zoals milt, maag en slokdarm, belast met een grotere hoeveelheid bloed. De vaten van die organen zijn hier niet op gemaakt wat zich uit in de vorming van spataderen. De spataderen hebben op hun beurt weer een kans om te scheuren waardoor je bloed verliest. Hierdoor kan een levensbedreigende situatie ontstaan. Daarom is het heel belangrijk om leverafwijkingen
zo vroeg mogelijk op te sporen door bijvoorbeeld echografie van de lever en bloedonderzoek. En bestaande afwijkingen moeten goed in de gaten worden gehouden.
Alvleesklier
Van de spijsverteringsorganen raken vooral de buizen van de alvleesklier door het taaie slijm verstopt. Dat komt omdat ze lang en kronkelend zijn. De alvleesklier scheidt verteringssappen (enzymen) af die zorgen voor een goede vertering van het voedsel voordat het naar de darmen gaat. Door verstopping kunnen deze verteringssappen de darm niet bereiken. Het voedsel, koolhydraten, eiwitten en vetten, wordt daarom niet goed verteerd, met als gevolg ernstige (vet)diarree, vermagering en soms hevige buikpijn. Ook de in vet oplosbare vitaminen A, D, E en K kunnen niet opgenomen worden. Daar komt nog bij dat de alvleesklier wordt aangetast door de achtergebleven enzymen.Alvleesklier en complicaties
Diabetes, ook dat nog...
Omdat je met CF tegenwoordig steeds ouder wordt, neemt de kans op andere lichamelijke problemen toe. Een daarvan is diabetes mellitus. Je hebt twee typen diabetes mellitus: type I en type II. De diabetes die bij CF-patiënten voorkomt heeft doorgaans een ander verloop en wordt CF-related-diabetes (CFRD) genoemd.
Wat is diabetes?
Diabetes heet ook wel suikerziekte. Als je diabetes hebt, heb je te veel suiker (ook wel glucose genoemd) in je bloed. Glucose is afkomstig van koolhydraten, een belangrijk onderdeel van je voeding. Het wordt vanuit de darmen opgenomen in je bloed. Het bloed vervoert de glucose naar alle cellen in je lichaam. Glucose is een belangrijke brandstof voor je cellen, die energie nodig hebben om bijvoorbeeld te kunnen bewegen en groeien. Maar als je diabetes hebt is de opname van glucose in de cellen verstoord vanwege een gebrek aan insuline. Dat is een stof die ervoor zorgt dat de glucose uit je bloed in de cellen wordt opgenomen. Maar je lichaam heeft wel energie nodig waardoor alternatieve energiebronnen zoals vetten worden aangesproken. De niet opgenomen glucose blijft achter in het bloed en dat zorgt voor hoge bloedsuikers.Insuline wordt geproduceerd in de alvleesklier door de eilandjes van Langerhans. Bij diabetes mellitus (type I) worden de insulineproducerende cellen afgebroken door een afweerreactie van je eigen lichaam, en dat leidt tot een tekort aan insuline. Bij type II speelt ongevoeligheid voor je eigen gemaakte insuline de belangrijkste rol.
CF-related-diabetes (CFRD)
Bij CF-diabetes worden de eilandjes van Langerhans langzaam vernield door het CF-proces. Vooral als je daar vanwege een erfelijke aanleg gevoelig voor bent. De eilandjes raken beschadigd door verlittekening en eiwitophoping. Dit proces gaat geleidelijk. Lange tijd kan er nog genoeg insuline aangemaakt worden. Vaak gaat het pas mis als je een hogere insulineproductie nodig hebt, bijvoorbeeld als je ziek wordt, zeer calorierijke voeding eet of corticosteroïden gebruikt. Op die momenten kun je een te hoge bloedsuikerspiegel krijgen. Hoe ouder je wordt, hoe meer kans je hebt op CFRD. Rond de leeftijd van 30 jaar heeft ongeveer 30% tot 50% van de CF-patiënten CF-diabetes (bekende getallen uit omliggende landen).Hoe merk je dat je diabetes hebt?
Diabetes mellitus kenmerkt zich vaak door veel moeten plassen, veel drinken en gewichtsverlies. Ook vermoeidheid en je niet goed voelen kunnen kenmerken zijn. Bij CFRD zijn de klachten niet zo duidelijk en kan het klachtenpatroon vrij mild verlopen. Hierdoor kan het moeilijk zijn om CFRD vast te stellen. Ook al omdat de bloedsuikerspiegel niet altijd verhoogd hoeft te zijn. Het is goed om daarom regelmatig te screenen op diabetes. Aanbevolen wordt in ieder geval één maal per jaar de glucosewaarde in het bloed te controleren, eventueel gevolgd door een glucose tolerantietest. Bij een glucose tolerantietest wordt de glucosewaarde eerst nuchter vastgesteld en daarna na inname van een bepaalde hoeveelheid suiker. Zo kun je zien hoe jouw lichaam de binnengekregen hoeveelheid glucose verwerkt.Behandeling
CFRD wordt behandeld met insuline die, een paar keer per dag, door middel van een spuitje onder de huid toegediend wordt. Verder worden je gewicht, lengte, lichamelijke conditie en gemiddelde bloedsuikers goed in de gaten gehouden.Voordat je de insuline gebruikt moet je eerst weten hoe hoog je bloedsuikers zijn. Een vingerprik levert een druppeltje bloed waarin de hoeveelheid glucose gemeten kan worden. Bij de toediening van insuline geven sommige artsen de voorkeur aan het gebruik van een insulinepomp, dit is een pomp die een continue afgifte geeft van insuline onder je huid. Hierdoor kunnen de glucosewaarden in je bloed nauwgezet geregeld worden. Een insulinepomp wordt ook aangeraden als je glucosewaarden moeilijk te reguleren zijn. Goede behandeling van CF-diabetes is belangrijk omdat hoge bloedsuikers schade kunnen toebrengen aan onder andere de bloeddoorstroming in de kleine bloedvaten van veel organen zoals ogen, huid en nieren. Een goede behandeling van CFRD draagt dus bij aan een betere lichamelijke conditie en betere kwaliteit van leven.
Darmen
Veel kinderen met CF hebben buikpijn. Vaak frequent of chronisch aanwezig. Soms als nieuw acuut probleem. Het kan meerdere oorzaken hebben; zowel veroorzaakt door de darmen als wel door andere organen zoals de longen (buikpijn als uiting van longontsteking), alvleesklier (pancreatitis) of bijvoorbeeld galblaas (galstenen). Darmklachten zijn bij kinderen met CF meestal toe te schrijven aan verstopping van de darmen.Darmen en complicaties
Distaal intestinaal obstructie syndroom (DIOS)
Bij slechte voedselvertering kunnen de darmen verstopt raken. Deze verstopping treedt vaak op in het laatste deel van de dunne darm (ileum) en in de dikke darm. Als je CF hebt en de darminhoud vastloopt, noem je dat DIOS (distaal intestinaal obstructie syndroom). De afsluiting kan geheel of gedeeltelijk zijn. Ondanks de krampende voortstuwende bewegingen van de darm kan de darminhoud helemaal stil komen te staan. En een stilstaande darm zet uit. Dan wordt er over een ileus-beeld gesproken. Een van de complicaties is dat de bloeddoorstroming van de darmwand bedreigd kan raken. Dit kan gevaarlijke situaties opleveren. Een ileus kenmerkt zich door hevige aanvallen van buikpijn, braken (meestal gal, geelgroenig van kleur), een opgezette, zeer pijnlijke buik en het uitblijven van ontlasting of winden.Behandeling
Het is dus heel belangrijk om te voorkomen dat de darminhoud vastloopt. Laxerende middelen kunnen helpen en ook moet je zorgen voor inname van voldoende pancreasenzymen. Je behandelend arts kan je hierbij helpen. Maar als je een volledig vastgelopen en stilstaande darm hebt is ziekenhuisopname noodzakelijk. Als behandeling wordt het eten gestopt en er wordt een afhangende maagsonde ingebracht om de maagsappen en lucht te laten ontsnappen. De darm wordt gespoeld met speciale clysma’s. Als dit niet werkt en de darm gevaar loopt, kan het nodig zijn om chirurgisch in te grijpen.DIOS
Bij 10 á 20 procent van de CF patiënten met een aangedane alvleesklier, komt DIOS voor. Vooral op oudere leeftijd, dus hoe ouder je wordt hoe groter de kans. Ook kan het niet voldoende of het niet innemen van de pancreasenzymen verstoppingen veroorzaken. En sommige kinderen hebben gewoonweg aanleg om DIOS te ontwikkelen ondanks dat ze trouw hun pancreasenzymen slikken.Meconiumileus bij zuigelingen
Bij zuigelingen kan het uitblijven van ontlasting na de geboorte een eerste uiting zijn van CF (bij 10 a 20% is dit het geval). De meconium (eerste poep van een baby) is anders van samenstelling en daardoor veel plakkeriger. In geval van CF is de meconium nog taaier en kan nog eerder vastlopen in de darm. Door de verstopping kan zich een ileus-beeld ontwikkelen, zoals beschreven bij het vorige hoofdstukje DIOS. Bij het uitblijven van de ontlasting na de geboorte is aandacht voor CF dus van belang!Vrouwelijke geslachtsorganen
Ook in de baarmoedermond zitten cellen die slijm produceren. Het slijm is taaier en dikker dan normaal door de gestoorde uitscheiding van zouten en water.Vrouwelijke geslachtsorganen en complicaties
Vruchtbaarheid en menstruatie
De vruchtbaarheid bij vrouwen met CF is enigszins verminderd, maar veel vrouwen kunnen goed zwanger worden. De bekendste oorzaak van het uitblijven van een zwangerschap is te taai slijm in de baarmoederhals, waardoor het sperma er niet doorheen kan. Ook wordt bij vrouwen met CF vaker een cyclus zonder eisprong gezien en een uitblijvende menstruatie. In overleg met de gynaecoloog of behandelend arts kan gesproken worden over hulp bij het zwanger raken.Meisjes krijgen hun eerste menstruatie vaak wat later dan gemiddeld, en bij hen treden vaker cyclusstoornissen op.
Schimmelinfecties
Met CF ben je ook vatbaarder voor schimmelinfecties van de mond en vagina. Dat is geen rechtstreeks gevolg van CF, maar een bijwerking van antibiotica en corticosteroïden. Antibiotica bestrijden bacteriën in het lichaam. Hierdoor krijgen schimmels een kans om te groeien. Vooral de Candida albicans komt veel voor. Corticosteroïden onderdrukken de afweerreactie van het lichaam waardoor Candida op kan treden.Mannelijke geslachtsorganen
Bij vrijwel alle mannelijke CF patiënten zijn de afvoerende zaadleiders afwezig. Er is sprake van Congenitale Bilaterale Agenesie Vas Deferens (CBAVD), die ontstaat door mutatie van het CFTR-eiwit.Mannelijke geslachtsorganen en complicaties
Onvruchtbaarheid
Meer dan 97 procent van de mannen met CF is onvruchtbaar door afwezigheid van de afvoerende zaadleiders. De spermacellen worden meestal wel normaal geproduceerd en opgeslagen in de bijbal. Maar door het ontbreken van de zaadleiders van de bijbal naar de urinebuis komen ze niet terecht in de zaadlozing. Als een mannelijke CF patiënt een genetisch eigen kind wenst is het mogelijk spermacellen uit de bijbal te verkrijgen. Vervolgens kan door middel van IVF en ICSI een bevruchting tot stand worden gebracht.Blaas
De blaas zelf is door CF niet aangedaan. Wel kunnen er veranderingen in de functie van de blaas optreden doordat je de ziekte CF hebt.Blaas en complicaties
Ongewenst urineverlies
Je zou er misschien niet direct aan denken, maar ongewenst urineverlies komt bij CF best vaak voor. Maar hóe vaak, daar zijn verschillende onderzoekers het niet helemaal over eens. Sommige wetenschappers zeggen dat 20 procent van de meisjes met CF er last van heeft. Weer anderen spreken van wel 50 procent. En bij de jongens zou het tussen 2 en 10 procent kunnen liggen. Dus dat is nog al wat! Hoe zit het bijvoorbeeld bij jou? Vraagt iemand van je CF-team er wel eens naar of kom je er zelf mee? Misschien liggen de aantallen zelfs nog wel hoger als het probleem bespreekbaar wordt gemaakt … Maar die aantallen zullen jou een zorg zijn, waar het om gaat is wat je er aan kunt doen.Oorzaak
Daarom moet je eerst weten waar het door komt. Bij CF is hoesten de grootste oorzaak voor het ongewenste urineverlies. Dat noemen we stressincontinentie, oftewel het verlies van kleine hoeveelheden urine bij lichamelijke inspanning of verhoogde druk in de buik. Normaal gesproken komt het bij kinderen en jongeren niet veel voor, tenminste als er geen neurologische aandoeningen in het spel zijn. Behalve door hoesten kan stressincontinentie ook komen door niezen, fysiotherapie en bij de opflakkering van de ziekte (oftewel exacerbatie). Stressincontinentie is ook niet hetzelfde als nachtelijk bedplassen. Dat is meestal zo rond je 10e levensjaar verdwenen.Gevolgen
Stressincontinentie kan knap lastig zijn en je onzeker maken. Bij meisjes komt het zoals gezegd wat meer voor dan bij jongens. Je zult maar net een leuke strakke spijkerbroek aanhebben of midden in een gymles zitten. De gevolgen van dit vervelende urineverlies laten zich een beetje raden. Als het door de fysiotherapie erger wordt, ga je misschien minder goed je oefeningen doen. Sommige meisjes en vrouwen met CF gaan er zelfs minder goed door hoesten. Maar dat is natuurlijk niet de bedoeling. Je moet juist goed hoesten om je longen schoon te houden.Oplossingen
Om je luchtwegen vrij van slijm te krijgen, is hoesten noodzakelijk. Als je hoest geeft dat druk op je buik en op je blaas. Als je bekkenbodemspieren deze druk niet goed opvangen, kan het voorkomen dat je tijdens het hoesten een klein beetje urine verliest. Maar gelukkig kun je er wel wat aan doen. Als jij er ook last van hebt vertel het dan aan je fysiotherapeut of aan iemand anders uit het CF-team die je vertrouwt. Er zijn namelijk oefeningen om je bekkenbodemspieren te verstevigen, waardoor je je plas beter kunt ophouden. Je kunt ook een inlegkruisje gebruiken (speciaal voor urineverlies) of een maandverbandje. En ga regelmatig naar de wc, zeker voordat je gaat sporten.Zweetklieren
Als je CF hebt wordt het CFTR eiwit (chloridekanaal) niet aangemaakt of het werkt onvoldoende. Als gevolg hiervan is het zweet zouter dan normaal. Zweet wordt afgescheiden door de zweetklieren. Het voert afvalstoffen af en zorgt voor afkoeling, doordat het verdampt. Het zweet van CF-patiënten is zouter dan normaal. Omdat zout water aantrekt wordt er meer zweet aangemaakt dan de bedoeling is. Bij warmte en koorts kan dit leiden tot uitdroging, dorst en droge slijmvliezen. Zweetklieren, traanklieren en speekselklieren scheiden geen slijmerig maar waterig vocht af. Zweet wordt dus niet taaier bij CF.Speekselklieren
Zweetklieren, traanklieren en speekselklieren scheiden geen slijmerig maar waterig vocht af. Speeksel wordt dus niet taaier bij CF. Wel wordt vaker een toename van de grootte van de speeksel klier gezien.Osteopenie/osteoporose
Als je osteopenie hebt, heb je last van een verminderde botdichtheid. Van osteoporose wordt gesproken als de botdichtheid echt té laag is. Bot is opgebouwd uit mineralen, waarvan calcium de belangrijkste is. De botdichtheid geeft aan hoe het bot is opgebouwd.Hoe kan het dat CF zorgt voor problemen met je botten? Een van de oorzaken is de gestoorde opname van voeding in de darmen. Dit kan leiden tot een tekort aan calcium, fosfaat en vitamine D, belangrijke bouwstoffen voor je botten. En ook kan een minder goede voedingstoestand tijdens de kinderjaren (een belangrijke periode voor de botontwikkeling) zorgen voor een verminderde botaanmaak. Verder heeft het langdurige en veelvuldige gebruik van corticosteroïden botafbraak als bijwerking. Andere oorzaken kunnen zijn vertraagde puberteit, verminderde lichaamsbeweging, diabetes en chronische infecties.