Behandeling
Een craniofaryngeoom wordt meestal behandeld, omdat de tumor problemen en klachten kan veroorzaken die je ontwikkeling bedreigen. De behandeling bestaat uit meerdere onderdelen; het (deels) operatief verwijderen van het craniofaryngeoom, bestraling en medicijnen, en is voor iedereen anders. Welke behandeling je krijgt hangt af van je leeftijd en de grootte van de tumor.
De behandeling vindt plaats in een ziekenhuis dat gespecialiseerd is in hersentumoren en hypofysechirurgie. De behandeling vindt altijd plaats in een team van specialisten waar een kinderarts-endocrinoloog, (kinder)neurochirurg, kinderneuroloog, kinderoncoloog, neuro-radioloog, oogarts, diëtist, psycholoog en maatschappelijk werker in deelnemen. Samen vormen ze een team dat met jou en je ouders de beste behandelmogelijkheden op een rij zet, waarbij alle voor- en nadelen zorgvuldig worden bekeken.
Manieren waarop een craniofaryngeoom verwijderd kan worden:
Bij elke operatie kunnen er problemen optreden, ook wel complicaties genoemd. Ook bij een craniofaryngeoomoperatie kun je complicaties krijgen, zoals een infectie (wondinfectie of hersenvliesontsteking), een nabloeding in het operatie- en KNO-gebied, lekkage van hersenvocht of beschadiging van omliggend weefsel waardoor neurologische schade of schade aan de oogzenuw ontstaat.
Welke vorm van bestraling het beste voor jou is, hangt van een aantal dingen af, zoals je leeftijd, hoe groot het achtergebleven deel van de tumor is etc.
Door de krachtige werking kun je ook last krijgen van bijwerkingen of complicaties, korte of langere tijd na de bestraling. Voorbeelden zijn plaatselijke huidirritatie (roodheid, jeuk en droog aanvoelen), haaruitval, maag-darmklachten (zoals misselijkheid, verstopping en obstipatie), vermoeidheid of verminderde aanmaak van bloedcellen (bloedarmoede). Problemen die na een tijdje kunnen ontstaan zijn; moeite met het onthouden van dingen (geheugen) en minder snel informatie verwerken. Ook kun je door de bestraling op langere termijn last krijgen van groeiend bindweefsel (waardoor omliggend weefsel in de verdrukking kan komen) en na jaren, kunnen zich kwaadaardige cellen ontwikkelen waardoor een tumor ontstaat in het bestralingsgebied.
b. antidiuretisch hormoon (ADH). Het antidiuretisch hormoon, ook wel vasopressine genoemd, wordt door je hypothalamus aangemaakt en in de hypofyseachterkwab opgeslagen. Het hormoon zorgt ervoor dat je urine goed geconcentreerd is waardoor je niet te veel vocht verliest bij het plassen en de vochtbalans in je lichaam in orde is. Door de tumor of tijdens de operatie kan de hypofysesteel, de steel die de hypothalamus verbindt met de hypofyse beschadigd of doorgesneden worden. Als dit gebeurt ontstaat er een tekort aan ADH en kunnen je nieren je urine niet goed concentreren, je zult dan te veel vocht uitplassen en je krijgt schommelingen in je zouthuishouding (natriumgehalte) waardoor je kunt uitdrogen. Deze aandoening heet diabetes insipidus en moet behandeld worden. Je moet dan desmopressine gebruiken. Soms tijdelijk, soms voor altijd, dat hangt ervan af hoe erg de hypofysesteel is beschadigd.
Het aanvullen van een hormoontekort wordt hormoonsuppletie genoemd. Er zijn verschillende suppleties mogelijk. Als je nog groeit en je lichaam zich ontwikkelt, moet je regelmatig laten controleren of je genoeg hormonen binnenkrijgt en of je ontwikkeling goed verloopt. Het is ook heel belangrijk dat je altijd je medicijnen trouw slikt. Het evenwicht tussen de hormonen is vaak heel wankel, zelfs één keertje overslaan kan al gevolgen hebben. Ook is het belangrijk om goed te weten wat je moet doen als het misgaat met dat evenwicht. Goede voorlichting en regelmatige controles zijn daarom heel belangrijk. Hormoonsuppleties:
ii. Als meisje heb je oestrogenen nodig voor een goede puberteitsontwikkeling. Het zorgt voor groei van je baarmoeder, vagina, uitwendige geslachtskenmerken en borsten. Het speelt ook een belangrijke rol bij je botopbouw. Progesteron heeft effect op je baarmoederslijmvlies, het regelt de menstruatie en zorgt ervoor dat een bevruchte eicel zich goed kan innestelen waardoor een zwangerschap ontstaat. Behandeling met oestrogenen om de puberteit op gang te brengen wordt ook wel puberteitsinductie genoemd. Tijdens de behandeling wordt de oestrogeendosis langzaam opgebouwd. Op het moment dat je een bloeding hebt gehad krijg je het hormoon progesteron en ga je menstrueren. Zodra je de volwassen dosering oestrogenen krijgt, kun je overstappen naar een combinatiepil of anticonceptiepil. Het voordeel van de pil is dat beide hormonen in één tablet zitten en dat leeftijdsgenootjes deze vaak ook gebruiken. Oestrogeen als medicijn heet estradiol, merknamen zijn Cetura® of Lynoral® (ethinylestradiol). Estradiol kun je op verschillende manieren innemen, slikken als pil of capsule of via een pleister op je huid. Een estradiolpleister geeft geleidelijk estradiol af waardoor het gelijkmatig in je bloed komt. Voordeel is dat je niet dagelijks iets moet slikken. Het nadeel is dat je de pleister elke avond moet plakken en er elke ochtend af moet halen. Tabletten en capsules worden na het inslikken via het maag-darmkanaal opgenomen in je bloed. Via het bloed stromen de oestrogenen door de lever, waar een deel ervan wordt afgebroken. Je hebt daarom een hogere dosis oestrogenen nodig dan bij gebruik van pleisters.
1. Een hersenoperatie
Een operatie aan je hersenen wordt altijd uitgevoerd door een neurochirurg. Hij of zij weet hoe de tumor het beste benaderd en verwijderd kan worden. Het kan namelijk op verschillende manieren. Samen met de andere specialisten die je behandelen besluit de neurochirurg welke benadering het beste is en hoeveel weefsel er weggehaald kan en moet worden. De operatie vindt plaats onder narcose, je wordt in slaap gebracht waardoor je niets van de ingreep merkt. Het doel van de operatie is het deel van het craniofaryngeoom verwijderen waar je last van hebt én het voorkomen van schade aan omliggend hersenweefsel. Maar soms is de tumor zo groot, ligt hij zo ongelukkig of is hij zo in het hersenweefsel ingegroeid dat het moeilijk is om alles van de tumor te verwijderen. Daarom wordt daar ook niet altijd voor gekozen, en soms is het zelfs beter om een deel van de tumor te laten zitten tijdens de operatie, zodat omliggende structuren, zoals de hypothalamus, worden gespaard. Het is niet erg als niet alles wordt weggehaald, want het is een goedaardige tumor. Wel is er een kans dat het overblijvende stukje weer aan gaat groeien of dat er een holte met vocht (cyste) in ontstaat. Hierdoor is er bij veel kinderen na de operatie aanvullende behandeling nodig.Manieren waarop een craniofaryngeoom verwijderd kan worden:
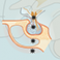
- Via de schedel (transcranieel), in je voorhoofd wordt een ingang gemaakt naar de hersenen, ook wel een craniotomie genoemd. Tijdens de operatie wordt een klein luikje gemaakt dat uit het bot wordt gehaald (trepanatie). Aan het einde van de ingreep wordt het weer teruggeplaatst. Je houdt er een litteken aan over, net onder je haargrens of in je wenkbrauw.
- Via je neus, een transnasale of transsphenoïdale operatie. Omdat de hypofyse vlak achter de neusholte en oogkassen in de middenhersenen ligt, kun je er via de neusholte bij. Bij deze operatie is ook een KNO-arts aanwezig. Er wordt gebruikgemaakt van een endoscoop, dat is een beweegbaar soepel buisje met een camera voorop dat het beeld vergroot weergeeft op een beeldscherm).
- Door de cystes (holtes met vloeistof) leeg te zuigen, ook wel cystenaspiratie genoemd, wordt de tumor kleiner. Dit kan voor of na de hersenoperatie gebeuren. Als tijdens een operatie niet al het tumorweefsel verwijderd kon worden, wordt het deel dat uit cystes bestaat daarna leeggezogen. Als het craniofaryngeoom groot is en veel druk geeft, dan kan ervoor gekozen worden om voor de hersenoperatie de cystes leeg te zuigen.
Bij elke operatie kunnen er problemen optreden, ook wel complicaties genoemd. Ook bij een craniofaryngeoomoperatie kun je complicaties krijgen, zoals een infectie (wondinfectie of hersenvliesontsteking), een nabloeding in het operatie- en KNO-gebied, lekkage van hersenvocht of beschadiging van omliggend weefsel waardoor neurologische schade of schade aan de oogzenuw ontstaat.
2. Aanvullende behandelingen
Na de operatie is de behandeling van een craniofaryngeoom meestal nog niet klaar, meestal omdat het niet mogelijk was om de hele tumor te verwijderen. Ook kan aanvullende behandeling nodig zijn als je last van complicaties hebt, zoals ophoping van hersenvocht.Drainage hersenvocht
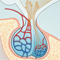
Als er te veel hersenvocht in je hersenholtes zit, dan drukt dit op het omringende hersenweefsel. Hoe groter de druk en hoe langer het duurt, hoe groter de kans dat je hersenweefsel beschadigd raakt. Het is daarom belangrijk dat je hersenvocht goed kan blijven doorstromen en wordt afgevoerd. Drainage (afvoer) zorgt ervoor dat het hersenvocht zich niet ophoopt. Om hersenvocht te kunnen draineren is een operatie nodig. De neurochirurg legt dan een drain aan, ook wel shunt genoemd. Dat is een dun soepel buisje dat de hersenholtes verbindt met bijvoorbeeld de buikholte, zodat het overtollige hersenvocht afgevoerd kan worden. In de buikholte wordt het hersenvocht netjes opgeruimd. Drainage van hersenholte naar buikholte wordt een ventriculoperitoneale shunt genoemd.Bestraling
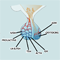
Behandeling door bestraling heet radiotherapie. Bij bestraling wordt gebruikgemaakt van fotonen (hele kleine deeltjes) die cellen kapotmaken. Door de straling heel goed van verschillende kanten op de tumorcellen te richten en niet op het omringende weefsel, kan een craniofaryngeoom aangepakt worden. Dit noemen we stereotactische bestraling, en het wordt gedaan door een radiotherapeut (een bestralingsarts). De bestraling zelf voel je niet, het doet geen pijn, wel is het heel belangrijk om goed stil te liggen.Welke vorm van bestraling het beste voor jou is, hangt van een aantal dingen af, zoals je leeftijd, hoe groot het achtergebleven deel van de tumor is etc.
Door de krachtige werking kun je ook last krijgen van bijwerkingen of complicaties, korte of langere tijd na de bestraling. Voorbeelden zijn plaatselijke huidirritatie (roodheid, jeuk en droog aanvoelen), haaruitval, maag-darmklachten (zoals misselijkheid, verstopping en obstipatie), vermoeidheid of verminderde aanmaak van bloedcellen (bloedarmoede). Problemen die na een tijdje kunnen ontstaan zijn; moeite met het onthouden van dingen (geheugen) en minder snel informatie verwerken. Ook kun je door de bestraling op langere termijn last krijgen van groeiend bindweefsel (waardoor omliggend weefsel in de verdrukking kan komen) en na jaren, kunnen zich kwaadaardige cellen ontwikkelen waardoor een tumor ontstaat in het bestralingsgebied.
Medicijnen
Als je een craniofaryngeoom hebt kun je verschillende medicijnen krijgen, die om verschillende redenen gegeven worden.1. Bij toename cystevorming:
Er kan overwogen worden om interferon te geven in de cysten, wat de cyste stukmaakt waardoor deze kleiner wordt. Dit wordt toegediend via een pompje dat in het hersenvocht wordt ingebracht. Deze behandeling is maar zelden nodig.2. Om de gevolgen van het craniofaryngeoom of de hersenoperatie tegen te gaan:
a. corticosteroïden (prednison of dexamethason) verminderen zwelling van de hersenen. Het kan voor de operatie worden gegeven of erna. Door zwelling tegen te gaan, voorkom je dat de druk in de hersenen vergroot.b. antidiuretisch hormoon (ADH). Het antidiuretisch hormoon, ook wel vasopressine genoemd, wordt door je hypothalamus aangemaakt en in de hypofyseachterkwab opgeslagen. Het hormoon zorgt ervoor dat je urine goed geconcentreerd is waardoor je niet te veel vocht verliest bij het plassen en de vochtbalans in je lichaam in orde is. Door de tumor of tijdens de operatie kan de hypofysesteel, de steel die de hypothalamus verbindt met de hypofyse beschadigd of doorgesneden worden. Als dit gebeurt ontstaat er een tekort aan ADH en kunnen je nieren je urine niet goed concentreren, je zult dan te veel vocht uitplassen en je krijgt schommelingen in je zouthuishouding (natriumgehalte) waardoor je kunt uitdrogen. Deze aandoening heet diabetes insipidus en moet behandeld worden. Je moet dan desmopressine gebruiken. Soms tijdelijk, soms voor altijd, dat hangt ervan af hoe erg de hypofysesteel is beschadigd.
3. Om de hormonale tekorten aan te vullen:
Of het nu komt door de tumor, door de operatie of door de radiotherapie; als je hypofyse of hypothalamus is beschadigd, dan kunnen één of meerdere hormoonassen uitvallen en heb je een tekort aan één of meerdere hormonen. Helaas komt dit vaak voor. Heel veel kinderen hebben dit probleem, soms al vlak na de operatie en behandeling, soms enkele maanden later. Als de hypofyse nauwelijks of helemaal niet meer werkt, noemen we dit panhypopituïtarisme, en het tekort aan meerdere hormonen noemen we multipele hypofysehormoondeficiënties.Het aanvullen van een hormoontekort wordt hormoonsuppletie genoemd. Er zijn verschillende suppleties mogelijk. Als je nog groeit en je lichaam zich ontwikkelt, moet je regelmatig laten controleren of je genoeg hormonen binnenkrijgt en of je ontwikkeling goed verloopt. Het is ook heel belangrijk dat je altijd je medicijnen trouw slikt. Het evenwicht tussen de hormonen is vaak heel wankel, zelfs één keertje overslaan kan al gevolgen hebben. Ook is het belangrijk om goed te weten wat je moet doen als het misgaat met dat evenwicht. Goede voorlichting en regelmatige controles zijn daarom heel belangrijk. Hormoonsuppleties:
a. Schildklierhormoon (levothyroxine).
Je hebt schildklierhormoon nodig voor een goede ontwikkeling van je hersenen en om goed te groeien. Het beïnvloedt veel organen en processen in je lichaam, zoals je energieverbruik, groei en ontwikkeling. Het hormoon werkt als een soort gaspedaal, en laat je motor harder of langzamer lopen. Als je te weinig schildklierhormoon hebt kun je last hebben van vermoeidheid, lusteloosheid, concentratieproblemen of een trage darmwerking met verstoppingen. Schildklierhormoon moet dagelijks worden geslikt. Het medicijn heet levothyroxine (merknamen Thyrax®, Euthyrox®, Eltroxin®). Hoeveel je nodig hebt hangt af van je leeftijd en lichaamsgewicht. Om te controleren of de voorgeschreven dosis goed is wordt er regelmatig bloed geprikt, waarbij gekeken wordt naar de hoogte van FT4.b. Bijnierschorshormoon (cortisol).
Je hebt cortisol nodig om infecties te bestrijden en om goed te reageren op acute stress. Cortisol helpt ook bij het op peil houden van je bloedsuiker en zorgt voor een goed slaap-waakritme, maar bij lichamelijke en psychische stress is cortisol echt onmisbaar! Als je ziek bent, tijdens een medische ingreep of bij een ongeval zorgt dit stresshormoon ervoor dat je genoeg energie hebt en dat je lichaamsfuncties, zoals je bloeddruk en hartactie, op peil blijven. Het zorgt er dus voor dat je een stresssituatie zo goed mogelijk doorkomt. Als je een tekort hebt aan stresshormoon kunnen levensbedreigende situaties ontstaan, zoals een 'Addison-crisis', een acute bijniercrisis. Cortisol is als medicijn beschikbaar, het heet hydrocortison en is verkrijgbaar als tabletten of capsules en als drankje. Er zijn twee soorten behandeling: de onderhoudsbehandeling en behandeling volgens stressschema. Voor de onderhoudsbehandeling moet je het medicijn drie maal per dag innemen, in de ochtend is de dosis het hoogste. Het is erg belangrijk om dit medicijn trouw te slikken, je mag geen keer overslaan. Dat is niet gemakkelijk, je moet er goed aan denken. Het kan helpen om het op vaste momenten te slikken, zodat het een dagelijkse gewoonte wordt. De hoogte van de dosis hangt af van je lichaamsoppervlak (dit wordt berekend aan de hand van je lengte en lichaamsgewicht) én hoe je je voelt. Het stressschema volg je in situaties van stress, dan moet de dosis hydrocortison verhoogd worden omdat je meer cortisol nodig hebt. In een stressschema staat precies wat je in welke situatie moet doen. In het ziekenhuis kunnen ze je daar alles over vertellen, het stressschema krijg je mee naar huis. Soms ben je zelf niet meer in staat om iets te doen, daarom is het belangrijk om een SOS-ketting of armband te dragen waarop staat dat je extra hydrocortison nodig hebt bij bijvoorbeeld een ongeval of ziekte. In het schema zijn de stresssituaties ingedeeld in licht, matig en ernstig; hoe heftiger de gebeurtenis, hoe meer cortisol je nodig hebt. Er zijn veel verschillende situaties die stress en spanning opleveren: verjaardagen, Sinterklaas, spreekbeurten, examens, voetbaltraining, een tandartsbezoek, ziek zijn, een medische ingreep of een ongeval. Maar niet iedereen voelt dezelfde spanning, de een heeft bijvoorbeeld meer last van zenuwen voor een spreekbeurt dan de ander. Het schema geeft goede richtlijnen, maar het is ook belangrijk dat jij jezelf goed leert kennen. Je ouders kunnen daar ook bij helpen. Als je het moeilijk vindt om de stress in te schatten kun je altijd overleggen met je behandelend arts. Soms kun je de pillen of het drankje niet binnenhouden, bijvoorbeeld als je buikgriep hebt en veel spuugt, dan kun je ook een injectie met hydrocortison in een spier krijgen.c. Groeihormoon (somatotropine).
Groeihormoon heb je nodig om te groeien, maar het heeft ook invloed op de verhouding tussen je hoeveelheid spieren en vet. Ook je stofwisseling wordt erdoor beïnvloed, zoals je bloedsuiker en water- en zouthuishouding, en de hoeveelheid energie die je hebt. Als je te weinig groeihormoon hebt, ben je als kind kleiner dan je leeftijdsgenoten en word je dikker. Je kunt dan een behandeling met groeihormoon krijgen. Iedere dag voor het slapengaan wordt er dan een kleine hoeveelheid groeihormoon onder de huid van je buik of bovenbeen gespoten. Zo wordt het hormoon gelijkmatig in het bloed opgenomen. Er zijn verschillende manieren om te injecteren, met en zonder naald. De arts zal jou en je ouders adviseren welke manier en welke dosis voor jou het beste is. Groeihormoon als medicijn heet somatotropine, het wordt door verschillende fabrikanten gemaakt onder de merknamen Genotropin®, Nutropinaq®, Norditropin®, Humatrope®, Omnitrope® en Zomacton®. Soms kun je last hebben van bijwerkingen zoals spier- en gewrichtspijn of stijve armen en benen doordat je vocht vasthoudt, dit verdwijnt meestal weer vanzelf. Het groeihormoon wordt afgebouwd of gestopt als je uitgegroeid bent. Je blijft wel een kleine hoeveelheid nodig hebben om je niet moe te voelen of om niet dik te worden. Soms maak je zelf nog net voldoende aan zodat de injecties echt kunnen worden gestopt.d. Geslachtshormonen (oestrogeen en testosteron).
i. Als jongen heb je testosteron nodig voor je mannelijke puberteitsontwikkeling; het zorgt voor het zwaarder worden van je stem, lichaamsbeharing en baardgroei, groei van je penis, ontwikkeling van de prostaat, groei van je skeletspieren, toename van de talgproductie en het sluiten van je groeischijven. Behandeling met testosteron om de puberteit op gang te brengen wordt ook wel puberteitsinductie genoemd. In het begin krijg je een lage dosis testosteron, zodat de puberteit en de skeletrijping langzaam op gang komen. De dosis wordt in de jaren erna langzaam verhoogd. Testosteron is er in meerdere vormen: als injectie, als gel om op de huid te smeren of als capsule. Bij puberteitsinductie wordt meestal gekozen voor een injectie. Het in olie opgeloste testosteron (Sustanon® of Nebido®) wordt in een van je spieren gespoten waar het wordt opgeslagen. Daar wordt het testosteron geleidelijk afgegeven aan het bloed. Meestal zet de huisarts de injectie, maar je kunt het ook zelf doen, of een familielid. Vlak na de injectie heb je veel testosteron in je lichaam, en vlak ervoor weinig. Dat kan zorgen voor schommelingen in je gedrag. Bij veel testosteron kun je last hebben van slapeloosheid en agressiviteit en bij weinig testosteron van lusteloosheid en vermoeidheid.ii. Als meisje heb je oestrogenen nodig voor een goede puberteitsontwikkeling. Het zorgt voor groei van je baarmoeder, vagina, uitwendige geslachtskenmerken en borsten. Het speelt ook een belangrijke rol bij je botopbouw. Progesteron heeft effect op je baarmoederslijmvlies, het regelt de menstruatie en zorgt ervoor dat een bevruchte eicel zich goed kan innestelen waardoor een zwangerschap ontstaat. Behandeling met oestrogenen om de puberteit op gang te brengen wordt ook wel puberteitsinductie genoemd. Tijdens de behandeling wordt de oestrogeendosis langzaam opgebouwd. Op het moment dat je een bloeding hebt gehad krijg je het hormoon progesteron en ga je menstrueren. Zodra je de volwassen dosering oestrogenen krijgt, kun je overstappen naar een combinatiepil of anticonceptiepil. Het voordeel van de pil is dat beide hormonen in één tablet zitten en dat leeftijdsgenootjes deze vaak ook gebruiken. Oestrogeen als medicijn heet estradiol, merknamen zijn Cetura® of Lynoral® (ethinylestradiol). Estradiol kun je op verschillende manieren innemen, slikken als pil of capsule of via een pleister op je huid. Een estradiolpleister geeft geleidelijk estradiol af waardoor het gelijkmatig in je bloed komt. Voordeel is dat je niet dagelijks iets moet slikken. Het nadeel is dat je de pleister elke avond moet plakken en er elke ochtend af moet halen. Tabletten en capsules worden na het inslikken via het maag-darmkanaal opgenomen in je bloed. Via het bloed stromen de oestrogenen door de lever, waar een deel ervan wordt afgebroken. Je hebt daarom een hogere dosis oestrogenen nodig dan bij gebruik van pleisters.