Het stellen van de diagnose IBD
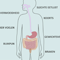
Als je met klachten die passen bij IBD bij de huisarts komt, dan word je meestal doorgestuurd naar de kinderarts of kinderarts-maag-, darm- en leverziekten. Je krijgt dan een uitgebreid gesprek over je klachten: waar heb je last van, wat merk je en wat eet je etc. (anamnese), en over ziekten die in je familie voorkomen (familieanamnese) en een lichamelijk onderzoek.
Als je IBD hebt, kun je afwijkende bloedwaarden hebben, maar dat hoeft niet. Bloedonderzoek is daarom nodig. Afwijkingen die voor kunnen komen zijn: een te laag hemoglobine (bloedarmoede), een verhoogd aantal bloedplaatjes, verhoogde infectieparameters (bezinking en CRP) en een verlaagde hoeveelheid albumine (een eiwit).
Met een ontlastingsonderzoek kan er gekeken worden of het stofje calprotectine verhoogd is. De hoeveelheid calprotectine in de ontlasting is meestal heel erg hoog bij IBD. Bij andere ziekten, zoals een virale of bacteriële ontsteking, coeliakie of voedselallergie heeft het calprotectine een lagere waarde. Je ontlasting kan ook nog worden onderzocht op bacteriën, virussen en parasieten.
Met een gastroscopie en een coloscopie kan de binnenkant van je maag-darmkanaal worden bekeken. Afwijkingen worden dan opgespoord en er worden kleine stukjes weefsel op verschillende plekken in het maag-darmkanaal afgenomen (biopten). In het laboratorium worden die biopten onder de microscoop onderzocht om te kijken of er een ontstekingsreactie is of niet. Als dit alles bij elkaar opgeteld wordt, dan kan duidelijk worden of de afwijking past bij de ziekte van Crohn, bij colitis ulcerosa of bij IBD unclassified (als het moeilijk is om onderscheid te maken).
Een MRI -scan kan nodig zijn als er meer informatie nodig is over de ontstekingen en afwijkingen (bijvoorbeeld bij abcessen of fistels bij de anus). Het brengt ook de dunne darm goed in beeld.
Een echo van je buik kan gemaakt worden om de dikte van je darmwand te meten, bijvoorbeeld de darmwand van het laatste deel van je dunne darm (terminale ileum). Sommige afwijkingen kun je niet met een echo zien. Tijdens een behandeling kan je met een darmecho controleren of de ontsteking uit de darm verdwijnt.
Er kan ook genetisch onderzoek worden gedaan. In je erfelijk materiaal zoeken ze dan naar een mutatie (een foutje of verandering). De genetische informatie die nodig is bij de aanmaak en opbouw van je lichaam is dan veranderd. Dit kan bijvoorbeeld effect hebben op de aanmaak en werking van bepaalde eiwitten, en dat heeft weer gevolgen voor je afweer of werking van je darm.
Jullie doen onderzoek naar very early onset IBD, hoe verloopt dat?
In het onderzoek zijn vorderingen gemaakt wat betreft de DNA-diagnostiek. Er zijn twee genpanels gemaakt. In het ene genpanel zitten alle genen waarvan bekend is dat als daar een mutatie in gevonden wordt, die een very early onset IBD kunnen geven. Dat zijn ongeveer honderd genen. In een ander genpanel zitten zestig genen die betrokken zijn bij primaire immuundeficiënties. Die twee genenpanels overlappen elkaar voor een deel. Bij een kind jonger dan twee jaar met een colitis, zetten we het genpanel in van de very early onset IBD, of dat van de primaire immuundeficiëntie, en beide genpanels als de kliniek geen duidelijke richting geeft. We doen dus onderzoek naar het DNA, maar doen ook functionele testen waarbij we naar de eiwitexpressie kijken. Bepaalde immuunreacties in de darmen kunnen we in het lab testen op eiwitniveau. Zo kunnen we voor bepaalde, zeer zeldzame genmutaties waarbij iets misgaat op eiwitniveau, uitkomen bij een bepaalde ziekte. We krijgen daarvan eerder een uitslag dan van het DNA-onderzoek, dat soms wel drie tot vier maanden duurt. Die onderzoeken naar het DNA en het functioneel onderzoek doen we naast elkaar.
Wat kan het onderzoek naar very early onset IBD nog meer opleveren?
Ons onderzoekslab is erg geïnteresseerd in die very early onset IBD-patiënten omdat zij ons veel kunnen leren over de ‘gewone’ IBD bij jongeren of jongvolwassenen. Die ‘gewone’ IBD-patienten hebben bijna nooit een monogenetische vorm (veroorzaakt door mutatie in een enkel gen), maar vaak meerdere heterozygote mutaties (veranderingen veroorzaakt door meerdere verschillende genen), die overigens bij elkaar nog steeds niet het complete beeld van IBD kunnen verklaren. De informatie vanuit die very early onset IBD leert ons veel over de immunopathogenese (het ontstaan van een ziekte waarbij een immuunrespons of componenten daarvan betrokken zijn) van de ‘gewone’ IBD. Het is echt in ontwikkeling. Elke maand hebben we multidisciplinair overleg met het onderzoekslab, de genetica en de immunoloog. We volgen (een cohort van) dertig patiënten met deze very early onset IBD. Wat ze gemeen hebben, is dat ze heel moeilijk te behandelen zijn. Bij drie patiënten hebben we een mutatie gevonden die te genezen is met stamceltransplantatie. Die stamceltransplantatie kan dan vervolgens worden uitgevoerd in het LUMC in Leiden. Dan heb je zo’n patiënt echt iets te bieden, maar bij het overgrote deel vinden we geen mutaties of we vinden iets waar we op dit moment niet zo veel mee kunnen. Dan is het nog steeds belangrijk om de resultaten te delen met andere onderzoeksgroepen, zodat we in de toekomst mogelijk wel een gerichte behandeling kunnen bieden aan deze zeldzame patiënten.
Professor Hankje Escher, kinderarts maag-darmziekten Erasmus MC/Sophia Kinderziekenhuis Rotterdam.