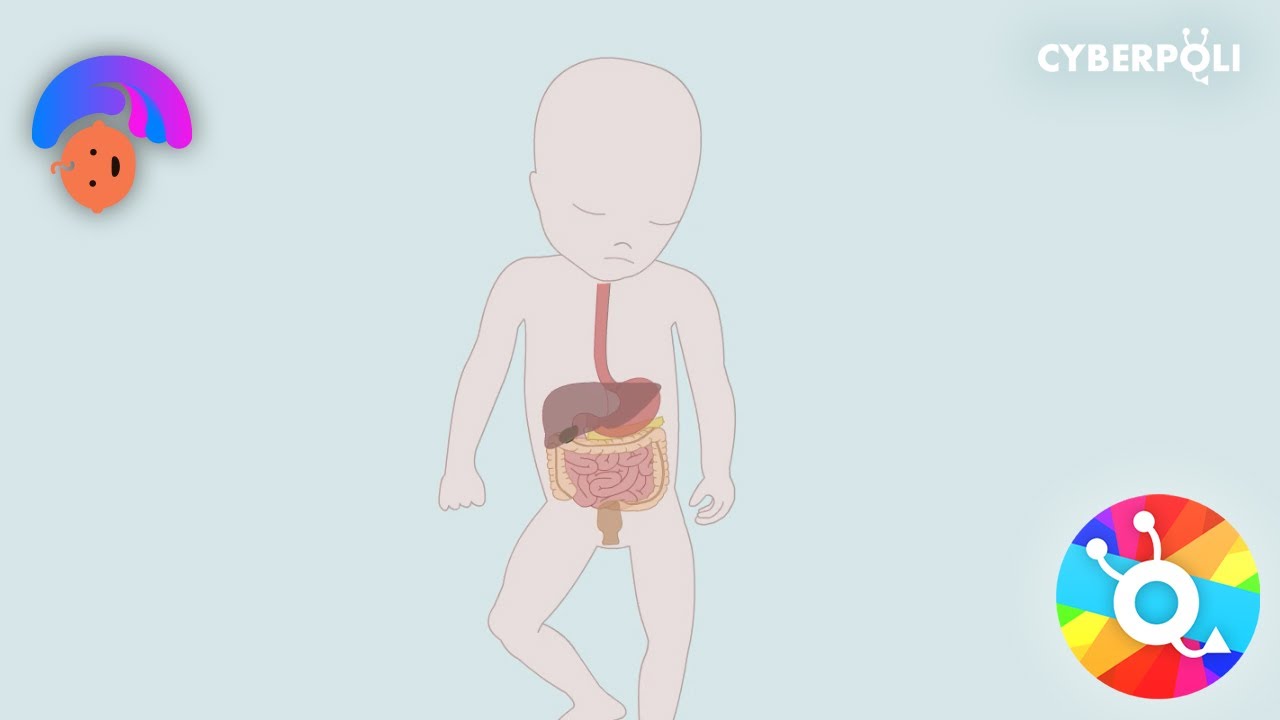
Het maag-darmkanaal
Je maag-darmkanaal ontstaat uit drie delen: de voordarm, middendarm en einddarm. Dat gebeurt al vroeg in de zwangerschap.
Je maag-darmkanaal ontstaat uit drie delen: de voordarm, middendarm en einddarm. Dat gebeurt al vroeg in de zwangerschap. Uit de voordarm ontwikkelt zich het gedeelte van je keelholte tot het voorste deel van je twaalfvingerige darm, en organen zoals je maag, lever, galblaas en alvleesklier. Uit de middendarm ontwikkelt zich je dunne darm en een groot deel van je dikke darm. Het laatste deel, van de dikke darm tot de anus, ontwikkelt zich uit de einddarm. Tijdens de verdere ontwikkeling wordt het slijmvlies van het maag-darmkanaal gevormd, dat gaat een belangrijke rol spelen bij de opname van voedingsstoffen. Vooral het oppervlak van het slijmvlies maakt tijdens de zwangerschap een uitgebreide ontwikkeling door. Op een groot deel van het darmslijmvlies komen vlokken te liggen, die vormen een soort pieken en dalen. Ook de spieren in de darmwand ontwikkelen zich, die gaan er straks voor zorgen dat het voedsel dat in de darmen komt verder wordt gestuwd (motiliteit).
Als een orgaan is aangelegd (anatomische ontwikkeling), gebeurt daarna pas de rijping voor de functie die het orgaan gaat krijgen (functionele ontwikkeling). De aanleg en rijping van het maag-darmkanaal en verteringssysteem zijn een ingewikkeld proces. Naast de aanleg moeten bijvoorbeeld ook de doorbloeding, de neurologische functie, de beweeglijkheid, de hormonale regulatie en de afweer op gang komen. Zo kan een voldragen pasgeborene voeding opnemen en verteren, de voeding door de darmen voortbewegen en weer uitpoepen.
Bij 20 weken zwangerschap zijn de klieren in je mond en maag, de spierlagen in je slokdarm, je leverkwabben, je alvleesklier en de darmvlokken in je dunne darm ontwikkeld.
Met 25 weken zijn het oppervlakteweefsel in je slokdarm, bepaalde maagcellen en darmvlokken in de dikke darm ontwikkeld. Dan kan de slikreflex, de aanmaak van gal en transport van glucose in de dunne darm op gang komen.
Met 30 weken komen de aanmaak van enkele enzymen (door speekselklier, maag, alvleesklier en dunne darm), de spierspanning in onderste deel van je slokdarm en de opname van vetzuren door je lever op gang.
Met 35 weken ontstaan de zuigreflex, het leeg maken van de maag, de aanmaak van meerdere enzymen (door dunne darm) en meer meconium (door dikke darm).
Na een vroeggeboorte verandert er veel voor de prematuur. Je maag-darmkanaal en verteringssysteem moeten aan het werk, maar omdat het kwetsbare, onrijpe weefsel nog volop in ontwikkeling is, is het er nog niet klaar voor. Dat kan problemen geven met het zuigen, het doorslikken en het verdragen van voeding (necrotiserende enterocolitis (NEC)).
Mogelijke problemen na vroeggeboorte
Als je te vroeg geboren bent, kunnen de volgende problemen voorkomen:
- Moeite met het verdragen of verwerken van voeding.
- Een ontsteking van de darm, necrotiserende enterocolitis (NEC).
Moeite met het verdragen of verwerken van voeding
Omdat je maag, darmen en spijsverteringsorganen nog volop in ontwikkeling zijn, is het moeilijk om voeding te verdragen en te verwerken. Ook de verteringsenzymen in je maag-darmkanaal werken nog niet optimaal, terwijl je als prematuur voedingsstoffen (als bouwstof en energieleverancier) juist extra hard nodig hebt voor je ontwikkeling en om te groeien. Ook moet je zelf ademhalen en je temperatuur stabiel houden, je kunt last hebben van infecties, ademhalingsmoeilijkheden of een lage bloeddruk waardoor je nog meer behoefte aan energie hebt. Een goede voedingstoestand is dus erg belangrijk.
Er wordt zorgvuldig afgewogen hoeveel voedingsstoffen je krijgt en in welke vorm. Als je heel vroeg geboren bent of als je een (erg) laag geboortegewicht hebt, begin je meestal met heel kleine hoeveelheden voeding (bv. elk uur 0,5 ml), die via een maagsonde in je maag-darmkanaal terecht komen. Dit noemen we minimal enteral feeding (MEF). Zo wordt de ontwikkeling van je maag-darmkanaal gestimuleerd zonder dit te overbelasten. Andere voedingsstoffen die je nodig hebt (zoals vetten, eiwitten, glucose, zouten, vitamines) gaan via een infuus rechtstreeks in je bloedbaan, dit noemen we parentale voeding. Een voordeel is dat daarmee goed kan worden bijgestuurd, zodat je precies krijgt wat je nodig hebt. Nadeel is de grotere kans op een infectie door de infuuslijnen. Zo’n lijn krijg je altijd in een grotere ader (veneuze lijn), voorbeelden zijn een navellijn of perifere lange lijn. Je krijgt vaak ook een lijn in de slagader (arterielijn), die is nodig om bloed af te nemen om je bloedwaarden te controleren. Stapje voor stapje krijg je steeds een beetje meer voedsel in je maag-darmkanaal en kan de hoeveelheid parenterale voeding worden afgebouwd. Hoe snel dat gaat hangt af van de zwangerschapsduur, je leeftijd gewicht en groei, hoe goed je de voeding verdraagt en je medische conditie. Het komt regelmatig voor dat je naast een stapje vooruit ook een stapje achteruit moet doen.
Hoe verder je maag-darmkanaal zich ontwikkelt, hoe beter je de voeding kunt verdragen. Uiteindelijk gaat alle voeding via je maag-darmkanaal en kan de parenterale voeding gestopt worden.
Zelf zuigen, doorslikken en tegelijkertijd doorademen is voor een prematuur een flinke klus. Het kost veel energie, waardoor je vermoeid kunt raken. Je kunt ook last krijgen van verslikken, apneus en bradycardiën (lage hartslag), omdat het aansturen en afstemmen van taken als zuigen, slikken en ademhalen nog niet goed ontwikkeld is. Ook als je niet heel prematuur bent, moet je soms ‘leren drinken’.
Necrotiserende enterocolitis (NEC)
NEC is een ontsteking van de darmwand die je als pasgeborene kunt krijgen. Als prematuur heb je meer kans om NEC te ontwikkelen als je maag-darmkanaal en afweersysteem nog onrijp zijn, je een groeiachterstand hebt die al tijdens de zwangerschap is ontstaan en als je zuurstoftekort hebt gehad (bv. door een slechte start na de geboorte of een te lage bloeddruk). Ook ben je extra kwetsbaar door onrijpheid van je afweersysteem. Daarnaast is het lastig om een balans te krijgen tussen de goede en slechte bacteriën in je darmen, waardoor de ziekmakende bacteriën makkelijk overheersen.
Door de ontstekingsreactie raakt het slijmvlies van je darmwand beschadigd, gasvormende bacteriën kunnen in je darmwand doordringen en daar lucht vormen. Je darmwand raakt nog verder beschadigd en kan afsterven (necrose). En als je een gat in je darmwand krijgt (een perforatie), kan ook je buikholte ontstoken raken. De lucht uit de darmwand kan ook in je bloedbaan terechtkomen of in je buikholte. Als je darmwand ontstoken is (NEC), merk je dat doordat je voeding minder goed of niet meer verdraagt. Ook kun je een bolle en gevoelige buik hebben, bloed bij de ontlasting, meer apneus en bradycardiën, en meer ondersteuning nodig hebben bij het ademhalen. Net als andere tekenen van een infectie (stil, geprikkeld, grauw, bleek, instabiele temperatuur, lage bloeddruk etc.). Bloedonderzoek kan een ontsteking aantonen en röntgenonderzoek laat zien of je lucht in je darmwand hebt of op andere plekken buiten je darmen. Een NEC kan in korte tijd snel erger worden en kan dan levensbedreigend zijn.
De behandeling van een necrotiserende enterocolitis
Bij een NEC word je zo goed mogelijk ondersteund, zodat belangrijke functies (zoals ademhalen, hartslag en bloeddruk) zo optimaal en stabiel mogelijk zijn. Om je maag-darmkanaal te ontlasten, krijg je via deze weg geen voeding meer en wordt voorkomen dat er te veel lucht, maag- en galsappen in je maag blijven. Vocht en voeding krijg je via een lijn rechtstreeks in je bloedbaan (parenterale voeding). Om de ontsteking te bestrijden krijg je antibiotica. Je wordt goed in de gaten gehouden, zodat bij verslechtering extra ondersteuning gegeven kan worden. Soms is een operatie nodig, bijvoorbeeld bij een lek in de darmwand of als er delen van de darm zijn afgestorven.
De gevolgen van NEC
Eventuele klachten en gevolgen hangen af van de ernst van beschadigingen. Tijdens de ontsteking zelf kun je problemen krijgen met je vitale functies, zoals ademhaling en het stabiel houden van je temperatuur en bloeddruk. En schommelingen in zuurstof en kooldioxide kunnen weer nieuwe schade veroorzaken, zoals een bloeding in je hersenen.
Na de eerste week neemt bij prematuren de kans op hersenbloedingen af. Maar daarna kunnen ze ziek worden door een infectie of bij darmproblemen zoals een necrotiserende enterocolitis. Ook als ze geopereerd moeten worden, neemt de kans op intraventriculaire bloedingen (bloedingen in de hersenkamers) weer toe. Bij een darminfectie kan een perforatie (gaatje in de darmwand) ontstaan zodat een operatie nodig is. Een operatie geeft ook weer bloeddrukschommelingen, CO2-schommelingen tijdens de beademing en een cytokinereactie op die darminfectie. Dat is ook weer extra schadelijk voor de witte stof, en elke infectie geeft kans op extra wittestofschade. Veel infecties worden veroorzaakt door een lange lijn. De kinderen hebben langdurige infusen en lange lijnen nodig. Die geven altijd risico’s op infecties, vooral met een huidbacterie, zoals de Staphylococcus epidermis. Volwassenen hebben daar geen last van, maar voor een prematuur is dat gevaarlijk, het kan veel schade geven en ziekteterugval. We zitten er bij een infectie natuurlijk bovenop en behandelen deze met antibiotica, maar de kinderen kunnen toch weer ernstig ziek worden. Als ze weer beademing nodig hebben omdat ze te zwak zijn om zelf te ademen, ontstaat het risico op een te lage CO2-spanning, dat is slecht voor de witte stof. Door die lage CO2 ontstaat namelijk een vaatvernauwing in de hersenen, en dus verminderde bloeddoorstroming. Ook bloeddrukschommelingen zijn schadelijk. De eerste dagen zijn ze vaak heel zwak, maar als ze wat later weer een infectie doormaken, kunnen ze ook weer heel instabiel zijn en schommelingen in de bloeddruk krijgen. En dat is ook weer slecht voor de witte stof. Als een kind dat heel vaak doormaakt heeft het later een grotere kans op problemen met cognitie en motoriek.
Corine Koopman, kinderarts-neonatoloog Universitair Medisch Centrum Utrecht locatie WKZ.
Ook je stollingsfactoren kunnen uit balans raken, waardoor je sneller gaat bloeden of je bloed juist meer gaat stollen. Als het ziekteproces niet onder controle te krijgen is, kan dit levensbedreigend zijn.
Als het ziekteproces wel onder controle te krijgen is en je darmwand weer is hersteld, kunnen littekens zorgen voor een vernauwing in de darm. En door de ontsteking kunnen verklevingen in je buikholte ontstaan. Door littekens en verklevingen is het moeilijker voor je darmen om hun werk te doen en kunnen nieuwe problemen ontstaan, zoals een stilliggende darm, dat noemen we een ileus.
Als een deel van je darm operatief is verwijderd, is je darm korter geworden. Dit kan gevolgen hebben voor je spijsvertering. Je hebt een ‘short bowel syndrome’ als er minder dan 25% van de darm over is. Dit korte stuk darm kan niet genoeg voedingsstoffen opnemen uit voeding via het maag-darmkanaal. Dit is zeer ernstig, de darm kan namelijk niet meer langer worden.