Juveniele dermatomyositis (JDM)
Dermatomyositis is een auto-immuunziekte waarbij de huid en de spieren chronisch ontstoken zijn. Heel soms doen ook andere organen mee, zoals de longen of het maag-darmkanaal.
De ziekte komt zelden voor (0,0003 tot 0,0004%), op een miljoen kinderen hebben drie tot vier kinderen dermatomyositis. In Nederland zijn dat er ongeveer vijftig. De ziekte komt iets vaker voor bij meisjes dan bij jongens en begint meestal tussen het vijfde en zevende jaar of aan het begin van de puberteit, rond de 13-15 jaar.
Dermatomyositis ontstaat door ‘ontregeling’ van je afweersysteem. Dat keert zich tegen je eigen lichaamscellen en veroorzaakt ontstekingen waarbij de kleine bloedvaatjes (capillairen) en de spiervezels beschadigd worden. De aanleg voor de ziekte is erfelijk bepaald, maar of je het ook echt krijgt, hangt af van meerdere factoren.
Vooral de spieren rond het bekken en de schouders zijn ontstoken, waardoor je last hebt van spierzwakte en pijn in je benen of armen. De klachten ontstaan vaak geleidelijk. Vaak heb je ook last van vermoeidheid en uitputting. Als normale dagelijkse activiteiten zoals haren kammen, je aan- en uitkleden, spelen, fietsen of zwemmen niet meer gaan, kan dat een eerste teken zijn. De ontstekingen zorgen vaak voor koorts, waardoor je je niet lekker voelt en moe bent. Hierdoor kun je prikkelbaar en humeurig zijn.
Soms kun je in organen, zoals je longen, je hart of je maag-darmkanaal en ogen, ook vasculaire ontstekingen krijgen. Meestal verloopt het mild, maar het kan wel ernstig zijn. En soms krijg je een gewrichtsontsteking (artritis).
Als je nek- en rompspieren ook meedoen, kun je problemen krijgen met slikken en ademhalen. Slikklachten en heesheid kunnen hier de eerste tekenen van zijn, gevolgd door benauwdheid.
De klachten bij dermatomyositis kunnen ook passen bij een andere auto-immuunziekte, Mixed Connected Tissue Disease, of MCTD. Bij deze ziekte heb je ook nog kenmerken van andere vasculitiden zoals SLE en sclerodermie.
Bij andere klachten, bijvoorbeeld aan de longen of het maag-darmkanaal, moet aanvullend onderzoek worden verricht.
Als de klachten onder controle zijn wordt de behandeling niet direct gestopt om een terugval te voorkomen. Een gemiddelde behandeling duurt ongeveer twee jaar.
Om botontkalking vanwege langdurig prednisongebruik te voorkomen, wordt vitamine D en kalk gegeven.
Ook belangrijk bij de behandeling is het werken aan een goede (spier)conditie door middel van fysiotherapie, sporten en dagelijks beweging. Als je een tijdje weinig klachten hebt, kun je goed werken aan het opbouwen van je conditie. Dat helpt je lichaam bij het opvangen van klachten en wellicht ook bij het voorkomen ervan. Tijdens een periode met veel klachten kan fysiotherapie ervoor zorgen dat je gewrichten beweeglijk blijven, zodat contracturen (standsafwijkingen) worden voorkomen. Ook kun je beter uit de zon blijven om verergering van huidklachten te voorkomen.
Ondanks de behandeling en regelmatige controles kan de ziekte opnieuw opvlammen (exacerbatie). Bij de meeste kinderen komt dat maar éénmalig voor (monocyclisch). Sommige kinderen hebben het vaker, dan worden goede periodes daarmee afgewisseld (polycyclisch) en bij een kleine groep zijn de klachten blijvend zodat ze bijna steeds afweeronderdrukkende medicijnen moeten nemen (dat heet chronisch remitterend).
Dermatomyositis ontstaat door ‘ontregeling’ van je afweersysteem. Dat keert zich tegen je eigen lichaamscellen en veroorzaakt ontstekingen waarbij de kleine bloedvaatjes (capillairen) en de spiervezels beschadigd worden. De aanleg voor de ziekte is erfelijk bepaald, maar of je het ook echt krijgt, hangt af van meerdere factoren.
Klachten
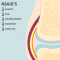
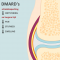
Door de ontsteking in de huid kunnen huidafwijkingen ontstaan in het gezicht, bij de ellebogen, knieën, enkels, de knokkels van de hand (papels van Gottron) en langs de nagelriemen. Er is vaak een rode uitslag op de wangen die begint met kleine rode vlekjes, zwelling en roodheid rond de ogen met blauw-roze verkleuring van de oogleden (heliotrope verkleuring).Vooral de spieren rond het bekken en de schouders zijn ontstoken, waardoor je last hebt van spierzwakte en pijn in je benen of armen. De klachten ontstaan vaak geleidelijk. Vaak heb je ook last van vermoeidheid en uitputting. Als normale dagelijkse activiteiten zoals haren kammen, je aan- en uitkleden, spelen, fietsen of zwemmen niet meer gaan, kan dat een eerste teken zijn. De ontstekingen zorgen vaak voor koorts, waardoor je je niet lekker voelt en moe bent. Hierdoor kun je prikkelbaar en humeurig zijn.
Bijkomende klachten
Je kunt ook kalkafzettingen (calcinosis cutis) onder je huid of in een spier krijgen, meestal als je weer aan het herstellen bent. Dat zorgt voor pijnlijke knobbels die ontstoken kunnen raken en er lelijk uitzien. Ze kunnen ook last geven met bewegen. De kalkafzettingen zijn moeilijk te behandelen. Als de ziekte onder controle is kunnen ze spontaan verdwijnen, maar dat gebeurt niet altijd.Soms kun je in organen, zoals je longen, je hart of je maag-darmkanaal en ogen, ook vasculaire ontstekingen krijgen. Meestal verloopt het mild, maar het kan wel ernstig zijn. En soms krijg je een gewrichtsontsteking (artritis).
Als je nek- en rompspieren ook meedoen, kun je problemen krijgen met slikken en ademhalen. Slikklachten en heesheid kunnen hier de eerste tekenen van zijn, gevolgd door benauwdheid.
De klachten bij dermatomyositis kunnen ook passen bij een andere auto-immuunziekte, Mixed Connected Tissue Disease, of MCTD. Bij deze ziekte heb je ook nog kenmerken van andere vasculitiden zoals SLE en sclerodermie.
Diagnose
Meestal beginnen de klachten geleidelijk en ben je niet gelijk heel ziek. Dan kan het een tijdje duren voordat de diagnose juveniele dermatomyositis wordt gesteld. Maar bij sommige kinderen gaat het wel snel. Ze hebben plotseling hoge koorts, huidafwijkingen en snel toenemende spierzwakte, waardoor de diagnose eerder gesteld kan worden. Die wordt gesteld aan de hand van kenmerkende huidafwijkingen, spierzwakte van armen en benen en/of romp- en nekspieren, verhoogde waarden van spierenzymen in het bloed (zoals creatinekinase (CK) en lactaatdehydrogenase (LDH)) en een afwijkend spierbiopt of elektromyogram. De ontstekingen kunnen heel plaatselijk in de spier voorkomen, daarom is het belangrijk dat het juiste deel van de spier wordt onderzocht, zodat een betrouwbare testuitslag volgt. Er kan een echografie of MRI -onderzoek worden gedaan om de goede plek voor een biopsie te bepalen.Bij andere klachten, bijvoorbeeld aan de longen of het maag-darmkanaal, moet aanvullend onderzoek worden verricht.
Behandeling
Je krijgt medicijnen om het afweersysteem te onderdrukken, zodat de ontsteking minder wordt en onder controle komt. Meestal start je eerst met een hoge dosis prednison, al dan niet in combinatie met een immunosuppressivum, zoals methotrexaat (MTX), ciclosporine of azathioprine. Door deze toe te voegen krijg je de ontsteking sneller onder controle waardoor je minder prednison hoeft te gebruiken. Andere redenen voor immunosuppressiva naast prednison zijn geen goede reactie op de behandeling, ernstige bijwerkingen of het niet kunnen afbouwen van de prednison. Dan kunnen ook intraveneus immunoglobulinen worden toegediend. Bij ernstige, moeilijk behandelbare huidafwijkingen kan ook hydroxychloroquine toegevoegd worden.Als de klachten onder controle zijn wordt de behandeling niet direct gestopt om een terugval te voorkomen. Een gemiddelde behandeling duurt ongeveer twee jaar.
Om botontkalking vanwege langdurig prednisongebruik te voorkomen, wordt vitamine D en kalk gegeven.
Ook belangrijk bij de behandeling is het werken aan een goede (spier)conditie door middel van fysiotherapie, sporten en dagelijks beweging. Als je een tijdje weinig klachten hebt, kun je goed werken aan het opbouwen van je conditie. Dat helpt je lichaam bij het opvangen van klachten en wellicht ook bij het voorkomen ervan. Tijdens een periode met veel klachten kan fysiotherapie ervoor zorgen dat je gewrichten beweeglijk blijven, zodat contracturen (standsafwijkingen) worden voorkomen. Ook kun je beter uit de zon blijven om verergering van huidklachten te voorkomen.
Lange termijn
Met de juiste behandeling en regelmatige controles door de kinderarts-reumatoloog, kinderdermatoloog of fysiotherapeut zijn de meeste kinderen goed te behandelen en hebben ze weinig lichamelijke beperkingen of klachten die blijvend zijn. Ongeveer een kwart krijgt spieratrofie of contracturen en een klein percentage heeft ernstige beperkingen en raakt geïnvalideerd.Ondanks de behandeling en regelmatige controles kan de ziekte opnieuw opvlammen (exacerbatie). Bij de meeste kinderen komt dat maar éénmalig voor (monocyclisch). Sommige kinderen hebben het vaker, dan worden goede periodes daarmee afgewisseld (polycyclisch) en bij een kleine groep zijn de klachten blijvend zodat ze bijna steeds afweeronderdrukkende medicijnen moeten nemen (dat heet chronisch remitterend).