Hoe ontstaat JIA?
JIA is een auto-immuunziekte, dat betekent dat je immuunsysteem betrokken is bij deze ziekte. Je immuunsysteem is een afweersysteem dat je beschermt tegen indringers zoals bacteriën en virussen zodat je niet ziek wordt. Het is een heel slim systeem dat vreemde stoffen die je lichaam binnendringen kan herkennen, aanvallen en uitschakelen.
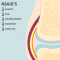
Vaak heb je dan koorts, zwelling, pijn en roodheid; de tekenen van een ontsteking. Soms is het heftig en soms merk je het bijna niet. Bij auto-immuunziekten valt het immuunsysteem je eigen weefsels (bij JIA je gewrichten) aan en reageert het alsof het lichaamsvreemde stoffen zijn. Het immuunsysteem is in de war, hoe dit precies komt is nog onduidelijk.
We begrijpen de auto-immuunziekten nog niet heel goed, ook omdat er veel factoren een rol spelen bij het ontstaan van zo’n ziekte:
De volgende ziektes lijken verband te houden met artritis; het rode hond virus, het Epstein-Barr-virus (veroorzaker ziekte van Pfeiffer), chlamydia, influenza A, mycoplasma pneumoniae, parvo B19 en enkele bacteriën.
We begrijpen de auto-immuunziekten nog niet heel goed, ook omdat er veel factoren een rol spelen bij het ontstaan van zo’n ziekte:
- genetische factoren
- omgevingsfactoren
- immuunmechanismen
Genetische factoren:
JIA is geen erfelijke ziekte en gaat dus niet over van ouder op kind. Wel hebben bepaalde families een iets grotere kans op JIA. Dat heeft waarschijnlijk te maken met eenzelfde aanleg of gevoeligheid. Die aanleg voor het ontwikkelen van een ziekte wordt bepaald door je genetische materiaal. Je leeftijd lijkt ook een rol te spelen. Sommige typen JIA krijg je eerder op een bepaalde leeftijd dan andere.Omgevingsfactoren:
Omgevingsfactoren lijken ook een belangrijke rol te spelen bij JIA, vooral als ze het immuunsysteem beïnvloeden. Enkele voorbeelden zijn infecties, borstvoeding en het roken van de moeder tijdens de zwangerschap, maar ook zonnestraling en vitamine D. Om er achter te komen hoe het precies zit, moet nog veel onderzoek worden gedaan.De volgende ziektes lijken verband te houden met artritis; het rode hond virus, het Epstein-Barr-virus (veroorzaker ziekte van Pfeiffer), chlamydia, influenza A, mycoplasma pneumoniae, parvo B19 en enkele bacteriën.