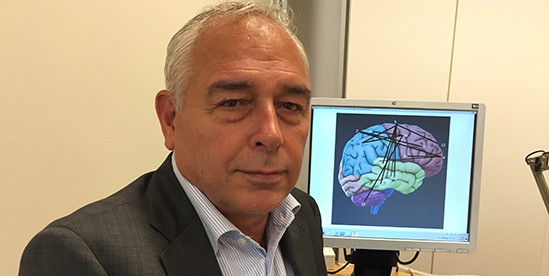
Wat is het effect van epilepsie op de cognitieve ontwikkeling?
Drie van de vier patiënten met een actieve epilepsie hebben te maken met serieuze cognitieve gevolgen. Deze constatering wordt niet alleen door mij gedaan, maar ook op een door de EU gesponsorde meeting in Dublin door alle topexperts op het gebied van epilepsie, en wordt ondersteund met relevante literatuurstudies. Wat ik vooral belangrijk vind is dat deze cognitieve gevolgen 50% van de ziektelast veroorzaken. Dat is opmerkelijk, ik ken geen andere aandoening waar de helft van de ziektelast wordt veroorzaakt door de comorbiditeit, de bijkomende cognitieve problemen. Die twee dingen zijn dus verweven, epilepsie en cognitie. Dat is ook logisch; als je een reuma-achtige aandoening hebt, zal je bewegingspatroon aangetast zijn, heb je een hersenaandoening als epilepsie, dan wordt het functioneren van de hersenen aangetast en de primaire functie van de hersenschors waar die ontladingen plaatvinden is cognitie.
Hoe zijn deze cognitieve stoornissen op anatomisch niveau te verklaren, wat speelt zich in de hersenen af?
Dat antwoord is op twee niveaus te geven. Op het niveau van cognitief functioneren en op het niveau van de achterliggende organisatie in de hersenen. Allereerst op het niveau van cognitief functioneren. Zowel de epilepsie als de anti-epileptica kunnen invloed hebben op aandachtfuncties, en wel heel specifiek op de snelheid van informatieverwerking. Die snelheid daalt. Als dat dag in dag uit gebeurt, heeft dat gevolgen. Als je in de klas instructie krijgt en het tempo niet kunt volgen, neem je de instructie niet op. Dat lijkt op een soort geheugenstoornis, maar in feite is het de vertraging van informatieverwerking. Als dat lang blijft bestaan, worden langzamerhand ook de hogere functies aangetast. Daarom zijn we al in de beginfase van de epilepsie heel erg alert op die aandachtfuncties en de snelheid van informatieverwerking. We willen voorkomen dat de hogere functies worden aangetast.
Hoe werkt dit mechanisme?
In het algemeen delen we de cognitie in in fluïde functies, die van dag tot dag heel erg kunnen wisselen, zoals bijvoorbeeld de aandachtfuncties en hogere functies zoals geheugen, taal en intelligentie. Die fluïde functies vormen het fundament onder de hogere cognitieve functies. Als die fluïde functies langere tijd niet goed functioneren dan worden uiteindelijk ook de hogere cognitieve functies aangetast. We hebben heel veel invloed op de aandachtfuncties, die zijn makkelijk herstelbaar, maar veel minder op de hogere functies. Je moet er dus op tijd bij zijn.
Hoe zit het met het tweede niveau?
Het tweede niveau is de achterliggende organisatie in de hersenen. De hersenschors is georganiseerd in razendsnel samenwerkende hersennetwerken. Dat hebben de laatste -onderzoeken ons geleerd. Er bestaat eigenlijk geen afgegrensd taalgebied, geen geheugengebied, geen visueel ruimtelijk gebied. Er bestaan netwerken, die door het hele brein heen samenwerken met andere netwerken. Die netwerken moeten een bepaalde organisatiegraad hebben om effectief te kunnen functioneren. Wat epilepsie doet is die organisatiegraad aantasten. Als daar steeds een stoorzender doorheen gaat, krijg je aanpassingsmechanismen. Er worden andere verbindingen aangelegd om te voorkomen dat die storing kan optreden, maar die verbindingen zijn niet noodzakelijkerwijs effectief of functioneel. Op dat niveau speelt zich in eerste instantie de invloed van de epilepsie en anti-epileptica af, met als gevolg stoornissen in de fluïde functies zoals de eerdere genoemde aandachtfuncties.
Wat zijn de effecten op langere termijn?
Na een tijd zie je dat niet alleen de functionele netwerken worden aangetast, maar ook de bekabeling, de structurele netwerken. Dan zie je dat bepaalde wittestofverbindingen minder goed gaan functioneren. What you don't use, you lose. Als dat nog een tijd doorgaat, zie je dat zelfs de maturatie van de cortex, de hersenschors, beïnvloed wordt. Een voorbeeld is corticale verdunning; met de jaren een normaal proces, maar door de langdurige invloed van de epilepsie kan dit lokaal versneld plaatsvinden of eerder optreden. Met dit soort corticale veranderingen zie je effecten op de hogere cognitieve functies en dat is moeilijk herstelbaar. Functionele stoornissen in het netwerk zijn te herstellen. Als er structurele aanpassingen zijn kan dat veel minder. Het is niet zo dat als je epilepsie krijgt, dat er altijd een slechte uitkomst is. Dit proces duurt jaren, en je hebt allerlei mogelijkheden om dat bij te stellen. Maar dan moeten we in de spreekkamer niet alleen letten op de aanvallen maar die heel belangrijke vraag stellen: hoe gaat het op school?
Wordt die vraag genoeg gesteld?
Dat durf ik niet te zeggen. Laat ik benadrukken dat hij gesteld moet worden. Een voorbeeld. Bij goedaardige kinderepilepsie kun je de patiënten vrij makkelijk instellen op medicatie, dan is er niets aan de hand. Maar soms gaat het niet onmiddellijk goed met het instellen van de medicijnen, en als er dan onvoldoende gelet is op de cognitie en de schoolprestaties, kan zo'n kind al snel een halfjaar leerachterstand opbouwen. Dat haal je tegenwoordig niet meer in. De klas is een halfjaar verder, de instructies zijn een halfjaar verder en zittenblijven doen we niet meer, dus het eindigt met een lagere cito-eindscore en dat bepaalt het vervolgonderwijs. Die korte periode epilepsie kan dan, als je niet uitkijkt, een levenslang effect hebben. Zelfs al is er sprake van een goedaardige kinderepilepsie. We moeten dus altijd alert blijven voor de mogelijkheid dat de epilepsie en de medicatie de cognitie kunnen beïnvloeden en dat moeten we koste wat kost proberen te verhinderen.
Vraagt dat om meer toetsing in de periode van de instelling op medicijnen?
Ja, denk niet te snel, de aanvallen zijn nu weg, maar vraag ook na of er sinds dit medicijn wordt gebruikt cognitieve problemen zijn opgetreden. Veel anti-epileptica kunnen effecten hebben op de cognitie. En aarzel niet om dat te laten onderzoeken. Er is geen hooggespecialiseerd neuropsychologisch onderzoek voor nodig of zoiets, je hoeft geen intelligentietesten af te nemen, het is een halfuur onderzoek. Dat kun je zelfs via een web-based applicaties doen. Laat de patiënt het zelf ook in de gaten houden; als deze systematisch trager wordt, pas dan de dosis van de medicatie aan, ook op geleide van de cognitie. Als je de dosering verlaagt kan de cognitie verbeteren, maar kan ook de kans op aanvallen groter worden. Dat is een lastig dilemma, want we zijn er primair om de ziektesymptomen te bestrijden. Dat vergt dus een andere instelling. Maar er is tegenwoordig echt meer aandacht voor. Het is een grote zorg van de ouders. We moeten meer aandacht hebben voor de cognitie, nu we vooral in de eerste fase, kunnen ingrijpen. Functionele netwerken zijn te herstellen. Structurele storingen veel minder makkelijk, dat betekent dat we in de beginfase heel actief moet handelen.
Heeft het zin de invloed te onderzoeken die anti-epileptica, de epilepsie en achterliggende oorzaken voor de epilepsie hebben op cognitie?
Dat heeft wel degelijk zin omdat het bepalend kan zijn voor het advies dat de arts de ouders kan geven. Epilepsie, de anti-epileptica en veel van de onderliggende etiologie laten alle verschillende sporen na en die zijn met neuropsychologisch onderzoek te vinden. Een voorbeeld is dat medicatie en aanvallen allebei een effect hebben op die fluïde functies. Maar de medicatie zien we vaker de alertheid beïnvloeden, terwijl de aanvallen de snelheid van informatieverwerking beïnvloeden. En per medicament zijn er ook verschillen in die invloed.
Kun je een voorbeeld van zo'n invloed noemen?
Er zijn bijvoorbeeld twee anti-epileptica die direct de hogere cognitieve functies beïnvloeden. Topiramaat leidt tot taalproblemen, zoals anomieen, en fenobarbital leidt tot geheugenstoornissen. Maar er zijn ook anti-epileptica die een positief effect kunnen hebben op de cognitie. Lamotrigine is zo'n middel, dat is een zegen voor veel patiënten omdat hun alertheid vergroot wordt, maar een vloek voor kinderen die de neiging hebben tot ADHD-achtige symptomen. Sommige middelen hebben misschien geen ernstige effecten op de cognitie, maar hebben dan wel stemmingseffecten. Levetiracetam kan zorgen voor verhoogde irritatie, secundair kan dat natuurlijk ook leiden tot problemen op school en met het leren. We moeten dat hele spectrum in de gaten blijven houden.
Hoe gemakkelijk kunnen we die invloeden achterhalen?
Ik leg ouders altijd uit dat we onderzoek doen, het is soms detectivewerk wat nu wat veroorzaakt, en dat is niet in een uurtje gepiept. Vind ik de specifieke sporen van een bepaald anti-epilepticum of vind ik de sporen van een bepaald type aanval? Of zijn het de typische kenmerken van het syndroom van Dravet of een ander syndroom waarmee we te maken hebben? En dan is de volgende vraag: welke adviezen kun je geven bij de verschillende bevindingen. Als je een kind hebt met een epileptische encefalopathie en je onderkent de problemen met de cognitie, dan weet je dat je wat betreft het advies meer in de richting van een beperking moet gaan denken en het leven moet aanpassen aan de mogelijkheden. Bij epileptische aanvallen en anti-epileptica kom je weer op andere adviezen uit. Je hebt dan te maken met stoornissen en die kun je in principe herstellen. Dus het herleiden van de sporen naar de oorzaak heeft zeker zin, maar dit detectivewerk is echt specialistenwerk en je kunt daarbij gebruikmaken van de expertise die in de epilepsiecentra die in Nederland te vinden zijn aanwezig is. Je kunt niet verwachten dat deze expertise op een afdeling medische psychologie in een gemiddeld ziekenhuis voorhanden is. Die bedienen de meest uiteenlopende aandoeningen en kunnen eenvoudig niet zo gespecialiseerd in een aandoening.
Andere argumenten om deze expertise in te schakelen?
Een belangrijk ervaringsfeit is dat 20-25% van de patiënten die hier binnenkomen, geen epilepsie blijkt te hebben maar psychogene, niet-epileptische aanvallen. Dat zijn aanvallen die op epilepsie lijken maar het niet zijn. Die berusten niet op neurologische stoornissen, maar op emotionele stoornissen. Ook bij kinderen komt dit frequent voor. Gemiddeld hebben de patiënten voordat ze doorverwezen worden al zes jaar deze aanvallen, al meer dan vier verschillende medicamenten gehad en zijn ze meer dan vijf keer opgenomen op de Eerste Hulp. Ze hebben hoge doseringen noodmedicatie en dergelijke, en dat is doodzonde. Ik heb veel liever dat de patiënten eerder komen. Bij twijfel, schakel de expertise tijdig in.
Hoe komt die twijfel naar boven? Wat is de trigger?
Internationale onderzoeken hebben uitgewezen dat als bij kinderen een eerste medicament niet goed werkt, een tweede ook niet, en als je denkt aan een derde medicament, je het beste even kunt terugschakelen en tijdelijk specialistische expertise moet inschakelen. In ons centrum (Kempenhaeghe) maar ook in andere epilepsiecentra zijn gespecialiseerde teams aanwezig die niets anders doen dan naar dit soort aanvallen kijken. Zij kunnen soms alleen al op de anamnese de diagnose stellen. Ook kunnen zij met speciale vormen van eeg-registratie en heel specialistische kennis, die zij in huis hebben, achter de diagnose komen. De teams hebben tevens psychotherapeutische expertise ter beschikking, want als het niet om epilepsie gaat, dan moeten we wel verder zoeken naar de oorzaak van de aanvallen. We proberen meteen te zeggen waar de aanvallen mee te maken hebben, en dat wordt de target van de behandeling.
Hebben ouders vaak vragen over cognitieve gevolgen?
Dat is onze ervaring en dat heeft te maken met het huidige tijdsgewricht. De basisschool is tegenwoordig niet meer alleen een onbekommerde periode. Kinderen die drie weken in groep 1 zitten, krijgen al hun eerste cito-toets. Tegenwoordig wordt er een rapport opgemaakt vol profielen en toetsgegevens van het kind, ouders krijgen iedere week e-mails met het programma van de toetsing van volgende week. Je hebt kinderen die in groep 3 zitten en al bijles hebben. In groep 7 wordt de entreetoets afgenomen die voor 80% bepaalt wat het voortgezet onderwijs gaat worden. Er ligt een enorme druk op kinderen en hun ouders. Als hun kind epilepsie heeft, willen de ouders weten wat de gevolgen zijn voor de school. Dat is volkomen begrijpelijk en terecht. Want zelfs bij het begin van de epilepsie zie je effecten op de cognitie ontstaan. Dus de combinatie van de enorme druk op kinderen en ouders tijdens de basisschooljaren en de zorgen om de effecten op de cognitie door de epilepsie, maakt dat ouders heel terecht deze vragen stellen.
Kan een dienst als de LWOE (Landelijke Werkverband Onderwijs en Epilepsie) helpen in het cognitieve proces?
Ja, want in sommige gevallen duurt het iets langer voor we de epilepsie onder controle krijgen, zes tot twaalf maanden misschien. In die periode is de epilepsie nog niet helemaal onder controle en is de dosering van de medicatie nog niet helemaal juist met het juiste medicament. En die twee beïnvloeden de verschillende fluïde cognitieve functies. De medicatie beïnvloedt meer de alertheid en de epilepsie meer de informatieverwerkingssnelheid. Dan kan zo'n rondreizende leerkracht adviseren hoe zo'n periode goed te overbruggen.
Kun je een voorbeeld geven?
Als er een vertraging in de informatieverwerking optreedt, geloof als leerkracht niet meteen dat de instructie aangekomen is, maar controleer het even, loop even bij het kind langs en vraag of het kind het begrepen heeft, dat kost een minuut. Zo'n simpele maatregel kan een enorme ramp voorkomen. Het kind kon de instructies vroeger wel begrijpen en nu niet meer. Omdat het niet dom wil lijken, doet het kind alsof hij het begrepen heeft. Iedereen denkt dan dat hij het niet meer snapt. Maar hij snapt het wel, alleen heeft hij de instructie niet binnengekregen. Als u of ik advies zouden geven, zou het volkomen onduidelijk worden. Maar die leerkrachten spreken de taal van de leerkrachten en kunnen maatregelen instellen die net voor wat minder achterstand zorgen.
Welke andere maatregelen kunnen we nemen?
Artsen in de spreekkamer zouden moeten vragen naar problemen op school en cognitieve problemen. Zo nu en dan zouden zij tijdelijk een beroep moeten doen op de expertise die voorhanden is in de epilepsiecentra om de juiste diagnose en behandeling te leveren. Ook een beroep doen op de rondreizende leerkrachten kan een bijdrage leveren in de verbetering van de cognitie. En daar moeten ouders ook alert op zijn. Dat zijn de pijlers.